Toxicidad de los tratamientos oncológicos
Índice de navegación
- Toxicidad de los tratamientos oncológicos
- Cansancio (Astenia)
- Toxicidad digestiva
- Fiebre y reacciones alergicas
- Toxicidad cutanea
- Toxicidad renal y de las vias urinarias
- Toxicidad neurologica
- Hipertension arterial
- Toxicidad cardiaca
- Toxicidad pulmonar
- Disfunciones sexuales
- Alteraciones en los organos de los sentidos
- Toxicidad hematologica
- Hemorragias
- Trastornos cognitivos
- Trastornos del sueño
- Alteraciones hidroelectroliticas y del metabolismo
- Infeccion
- Toxicidad tardia
- Efectos emocionales
- Cuando hay que acudir al medico de forma urgente
- Toxicidad de agentes biologicos
- Toxicidad de agentes ANTI-EGFR
- Toxicidad de agentes antiangiogenicos
- Toxicidad de agentes ANTI-HER2
- Farmacos inhibidores de mecanismos de inmunotolerancia
- Otras moleculas
- Diccionario
- Bibliografia
- Todas las páginas
TOXICIDAD CUTÁNEA
Pueden aparecer manifestaciones locales o generalizadas en piel y anejos cutáneos (uñas, folículos pilosos) que aunque no amenazan la vida de los pacientes tienen un gran impacto en su calidad de vida, al alterar la percepción de la imagen corporal.
Los nuevos fármacos antidiana se asocian a un amplio abanico de toxicidades cutáneas, especialmente los inhibidores de la tirosin-kinasa. Los efectos secundarios dermatológicos generalmente corresponden a erupciones acneiformes (aproximadamente 85%), aunque también xerosis (12%-16%), paroniquia, eccema, fisuras, telangiectasias, hiperpigmentación, cambios en el cabello, y granuloma piógeno. La inhibición del EGFR podría aumentar la sensibilidad de la piel frente a la radiación ultravioleta, lo que explica la frecuente localización del exantema en zonas fotoexpuestas o fotodañadas, como cara (82%) y tórax en zona del escote (64%).
Se ha observado que la toxicidad cutánea derivada del uso de los inhibidores de la tirosin-kinasa parece estar relacionada con la respuesta tumoral y la supervivencia del paciente, por lo tanto la aparición de rash y su severidad podría ser un marcador predictivo de la eficacia de estos fármacos.
1. TOXICIDAD LOCAL:
Flebitis: Consiste en la inflamación de la pared interna de una vena. Puede acompañarse o no de la trombosis de la misma. Algunos agentes quimioterápicos predisponen a su aparición. Rápidamente se siente sobre la vena un dolor localizado, hinchazón y eritema, y la zona se nota caliente. Debido a que la sangre de la vena está coagulada, ésta se siente como una cuerda dura debajo de la piel. Esta sensación puede abarcar toda la longitud de la vena.
Por lo general, la flebitis desaparece por sí sola. La administración de un analgésico, como la aspirina o el ibuprofeno, alivia el dolor. Aunque la flebitis mejora en cuestión de días, pueden pasar varias semanas antes de que las irregularidades de la vena y la sensación de dolor desaparezcan por completo. Se puede, (en los casos más dolorosos) inyectar un anestésico local. En función de los fármacos administrados las medidas locales, como el calor o el frío pueden aliviar las molestias.
Extravasación: ocurre cuando los fármacos quimioterápicos entran en contacto directo con los tejidos circulantes durante su infusión intravenosa. La gravedad el cuadro depende del fármaco y de su concentración. Así hay quimioterápicos que producen una reacción inflamatoria local o flebitis dolorosa, y otros pueden llegar a causar destrucción de los tejidos (necrosis tisular), con acúmulo del fármaco, lo que puede dar lugar a una lesión crónica que en ocasiones se ulcera llegando a dañar músculos y nervios.
En los casos de extravasación hay que avisar al personal de enfermería inmediatamente que interrumpirá la administración de quimioterapia, aspirará la medicación que quede en el catéter y procederá a su retirada y a la elevación de la extremidad afectada. En la mayoría de los casos se aplicará frío local (excepto los alcaloides de la vinca que mejoran con el calor local) y los antídotos recomendados en función del fármaco extravasado. Ante lesiones persistentes o con necrosis o ulceración se recomienda consultar con los servicios de dermatología y cirugía plástica.
2. DERMATITIS
En ocasiones aparecen fenómenos de fotosensibilización, descamación, hiperpigmentación (puede aparecer en el trayecto de las venas en las que se administra la quimioterapia) y dermatitis palmo-plantar o síndrome mano-pie.
3. ERITRODISESTESIA PALMOPLANTAR
Se presenta inicialmente como disestesias en palmas y plantas (alteraciones sensitivas, hormigueos) seguido de edema y un eritema simétrico, intenso y bien delimitado. Progresa a descamación, ulceración, infección y pérdida de función. Afecta inicialmente a palmas de manos y pies. Puede llegar a superficie dorsal de extremidades, región inguinal y axilar, labios, incluso genitales. Aparece normalmente tras 2-3 ciclos de tratamiento. Se trata interrumpiendo o disminuyendo el fármaco implicado. También se pueden usar corticoides y piridoxina con resultados variables. Suele curar en 2-4 semanas tras finalizar el tratamiento.
Recomendaciones para pacientes:
- Mantenerse en lugares frescos.
- Remojar pies y manos con agua fría.
- No usar agua muy caliente para ducharse o lavarse las manos, o lavar platos.
- Utilizar ropa ancha y calzado cómodo.
- No hacer ejercicios intensos, especialmente los días siguientes a la infusión.
- Evitar el sol directo
Imágenes de diferentes grados de Eritrodisestesia palmoplantar


4. TOXICIDAD UNGUEAL
Las uñas se ven afectadas con mucha frecuencia, pareciendo onicodistrofia (alteración del color y del crecimiento de las uñas) y onicolisis (destrucción de la uña), generalmente se relacionan con la dosis acumuladas de los fármacos así como con el tiempo de tratamiento. Pueden aparecer también áreas de pigmentación en líneas o bandas.
Perionixis y Paroniquia: Inflamación dolorosa del tejido periungueal. Aparece eritema con descamación alrededor de los dedos, acompañado de dolor y formación de pequeñas fisuras. Aunque su etiología no es infecciosa, de forma secundaria puede ocurrir una impetiginización. Se afectan sobre todo los dedos de las manos y con menor frecuencia los dedos de los pies. Suele ocurrir después de la primera quincena de tratamiento. Se tratará a estos pacientes con crema de corticoides para el eritema.

5. ALTERACIONES DEL CABELLO
Alopecia
Se produce en toda la superficie corporal y sobre el 90% del vello en fase de crecimiento. Comienza a las 2-3 semanas del tratamiento, siendo máxima a los dos meses y recuperándose a partir de los 3-6 meses del cese de la quimioterapia. En ocasiones el nuevo cabello es de características diferentes.
El grado de alopecia dependerá del esquema quimioterápico empleado, las dosis de los fármacos y la vía de administración.
No existen fármacos que prevengan su aparición, el empleo de medios físicos como los gorros hipotérmicos que producen vasoconstricción superficial del cuero cabelludo han demostrado alguna eficacia.
La información previa, el apoyo psicológico, la no utilización de tintes ni secadores, y evitar la exposición solar son algunas de las medidas recomendadas a los pacientes.
Otras alteraciones
Los Inhibidores de la Tirosin-Kinasa, producen alteraciones en la cantidad y calidad del cabello. Las alteraciones del pelo se ven a los dos-cinco meses. Las anormalidades en el crecimiento del cabello dependen del tipo de pelo y de su ubicación, observándose alopecia, fragilidad y disminución del crecimiento en cuero cabelludo y piernas; en cambio, hipertricosis y aumento del grosor del pelo en cara.
Existen adelgazamiento, ondulación y fragilidad del pelo de la barba y cuero cabelludo. Crecen las pestañas y también se ondulan (tricomegalia). Las cejas se vuelven gruesas y más rígidas.
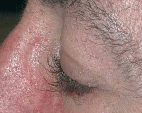
No hay tratamiento adecuado. Para el aumento de vello facial puede realizarse depilación y, en el caso de tricomegalia, pueden cortarse las pestañas. La tricomegalia se puede resolver al mes de terminada la terapia.
Puede aparecer decoloración del cabello en pacientes tratados con Imatinib, Sorafeniby Pazopanib.
6. FOTOSENSIBILIZACIÓN
Algunos fármacos quimioterápicos producen reacciones de fototoxicidad y fotoalergia (reacciones de hipersensibilidad que surgen con la exposición solar). Se recomienda a los pacientes no exponerse a las radiaciones solares en las horas de máxima incidencia (mediodía) y emplear de forma generalizada la fotoprotección solar con filtros físicos (protectores pantalla) conteniendo óxido de titanio o zinc, talco o caolín.
7. ERUPCIONES CUTÁNEAS ACNEIFORMES o RASH
Incidencia aumentada desde la introducción de nuevos tratamientos, principalmente los anticuerpos monoclonales como el Cetuximab y los inhibidores de la tirosinkinasa Gefitinib y Erlotinib. El espectro de toxicidad cutánea es variado, la forma más común de presentación es la llamada reacción papulopustular o rash acneiforme, definida como una erupción dermatológica confinada fundamentalmente a zonas ricas en glándulas sebáceas como son: cara, cuello, zona retroauricular, espalda, parte superior de tórax y cuero cabelludo, pudiendo afectar a otras zonas pero siempre respetando las palmas de las manos y las plantas de los pies.Puede haber lesiones hemorrágicas y costrosas, predominantemente en nariz.
La erupción es de características similares independientemente del mecanismo de acción del fármaco y es dosis dependiente, si bien es cierto que tiende a ser más severa, más frecuente y extensa con los anticuerpos monoclonales.
La cronología de esta toxicidad pasa por distintas fases:
- Alteración sensitiva con eritema y edema (semana 0-1) en las zonas afectas.

- Erupción papulopustular (semanas 1-3)
- Fase de costra (semanas 3-5) y,
- Zona de eritemato-telangiectasia.
Normalmente el rash se resuelve en unas 4-6 semanas desde la aparición, quedando en la zona afecta una evidente sequedad cutánea
Se ha establecido una correlación significativa entre la aparición de acné y la eficacia del tratamiento, con una mayor probabilidad de respuesta en los pacientes que lo presentan.
La escala empleada para categorizar esta toxicidad es la del NCI-CTC V3. Se ha graduado su severidad en:
‒ Grado 0: no existe toxicidad.
‒ Grado 1: cuando afecta la cara y no se acompaña de síntomas

‒ Grado 2: igual que en 1 pero asociado a prurito y afectando un área inferior al 50% de la superficie corporal.

‒ Grado 3: cuando la erupción se extiende además de la cara, al tórax y la espalda o a más del 50% de la superficie corporal, o el desarrollo de lesiones confluentes, dolorosas, maculares, papulares, vesiculares descamativas

‒ Grado 4: en forma de una dermatitis exfoliativa generalizada y/o con presencia de úlceras.

Tratamiento:
Los tratamientos de las complicaciones dermatológicas deberían cumplir los siguientes requisitos: no interferir con el efecto antitumoral de los EGFRI, pocos efectos secundarios, fácil administración y alcanzar un rápido efecto para asegurar que el paciente continúe su tratamiento quimioterapéutico.
Medidas farmacológicas
Se aplicarán en función del grado de afectación cutánea:
Reacción acneiforme grado 1-2: lesiones locales, sin asociación con otros síntomas
Puede incluso no requerir tratamiento
Se recomienda lavado de las zonas afectadas con jabón antiséptico 2 veces al día (Sato detergente líquido®; Germisdin gel®, Bactopour®, Effaclar®).
Se pueden asociar Corticoides tópicos (Peitel crema®, Batmen crema®) por la mañana y eritromicina tópica (Loderm gel®* (2%), Eridosis®* (toallitas 2%)) por la noche.
Continuar el tratamiento a dosis habitual
Reacción acneiforme grado 2:
Además de los tratamientos anteriores se añadirá:
1. Antihistamínico tipo hidroxicina (Atarax®) 25 mg /8 horas (si el picor es muy intenso 50 mg/8 horas y si es muy leve, 25 mg/noche)
2. Doxiciclina 100 mg/24 horas o Minociclina 100 mg /24 h
Valorar a las dos semanas.
Reacción acneiforme grado 3: (generalizado, asociado con alteración de las actividades de la vida diaria, problemático para el paciente)
1. Doxiciclina 100 mg/12 horas o Minociclina 100 mg /12 h
Considerar el uso de pulsos cortos de corticoides sistémicos (Metilprednisolona).
También se puede suspender el medicamento por unos siete a 10 días y en ese período usar corticoides tópicos y Tetraciclinas orales.
Además hay que considerar el uso de Isotretinoína en dosis bajas (10 a 20 mg diarios) en los pacientes que no responden a las medidas previamente mencionadas. Hay que tener en cuenta que se puede exacerbar la xerosis y paroniquia
Reacción acneiforme grado 4:
Suspender el fármaco y trasladar a una unidad especializada.
Analgesia será útil en pacientes que refieren dolor. Es posible la sobreinfección estafilocócica, sugiriéndose cultivar y tratar.
Siempre hay que tener en cuenta que los efectos cutáneos secundarios a la administración de los inhibidores de la tirosin-kinasa son temporales y disminuyen en intensidad con las exposiciones posteriores.
Recomendaciones para pacientes:
- Evitar el daño provocado por luz ultravioleta
- Empleo de maquillaje corrector idealmente hipoalergénico, remover maquillaje con lociones adecuadas,
- Protector solar. Es conveniente utilizar el índice de protección máximo
- Emolientes para xerosis asociada
- Para la higiene diaria de la piel se recomienda el uso de geles de ducha o baño basados en aceites o preparados de avena y emplear agua tibia.
- Se recomienda el uso de cremas hidratantes (sin alcohol) dos veces al día en toda la superficie corporal.
8. XEROSIS
Aparece a las semanas del inicio del tratamiento y consiste en la sequedad de la piel o de la conjuntiva y otras membranas mucosas. Se localiza principalmente en brazos y piernas, comúnmente en áreas que han sido afectadas por la erupción acneiforme.
En manos y pies se puede desarrollar una pulpitis seca con aparición de fisuras y dolor en dedos

Tratamiento:
El tratamiento es preventivo.
Empleo de Urea al 5-10%
Consejos para pacientes:
- Evitar jabones irritantes y duchas largas. Se recomienda utilizar productos de higiene suaves, tipo aquellos formulados con avena o con aceites, y seguidamente aplicarse una crema corporal emoliente.
- Usar agua tibia.
- Evitar cremas muy oleosas, por el riesgo de foliculitis.
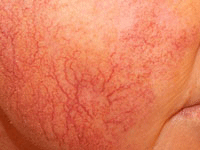
9. TELANGIECTASIAS
Las telangiectasias o arañas vasculares son dilataciones de capilares pequeños y de los vasos superficiales, lesiones de color rojo brillante de 1-4 mm de diámetro que palidecen a la presión. De predominio en la zona facial y en la zona superior del tórax. Se aconseja únicamente medidas de tipo maquillaje para disimular este tipo de lesión.
Puede empeorar con la exposición solar.
10. ALTERACIONES DEL COLOR DE LA PIEL Y EL CABELLO
La coloración, en ocasiones amarillenta de la piel originada por el color amarillo del fármaco activo y su metabolito. Se puede observar también coloración amarillenta de la orina.
Puede asociarse con despigmentación del cabello después de 5-6 semanas de tratamiento. Esto produce sucesiones de bandas despigmentadas y pigmentadas en el cabello coincidiendo con los periodos de tratamiento y de descanso.




