Cáncer de cérvix
Índice de navegación
Tratamiento
Tratamiento de lesiones preinvasivas (CIN)
Son detectadas normalmente dentro de los programas de cribado. No se consideran un cáncer pero si no se tratan estas células anormales pueden acabar transformándose en uno en el futuro.
Las lesiones CIN1 no precisan tratamiento salvo las excepciones recogidas en la tabla.
Las lesiones CIN2-3 precisan de tratamiento quirúrgico cuya técnica puede variar en función de las características de la paciente. Las más frecuentes incluyen resección con asa diatérmica o conización.
|
Tratamiento quirúrgico de las lesiones preinvasivas |
|
|
ESCISIONAL/DESTRUCTIVO |
HISTERECTOMÍA |
|
CIN1/LSIL persistente durante 2 años |
Adenocarcinoma in situ sin deseo gestacional |
|
Biopsia de LSIL/CIN1 endocervical precedido de citología de HSIL |
CIN2-3/HSIL en el que no es posible realizar un procedimiento conservador. |
|
CIN2-3/HSIL |
CIN2-3/HSIL persistente o recurrente con deseo genésico cumplido e imposibilidad de realizar un nuevo procedimiento escisional. |
|
CIN2/HSIL <25-30 años y persistencia durante 2 años |
|
|
Adenocarcinoma in situ con deseo gestacional |
|
|
Embarazada sólo si sospecha de invasión |
|
|
CIN1/LSIL con imposibilidad para seguimiento |
|
La elección de la técnica dependerá de la lesión detectada pudiendo ser:
- Tratamiento escisional: reseca toda la lesión para evaluarla histológicamente.
- Tratamiento destructivo: elimina completamente la lesión resecada. Se propone si no hay ningún signo de sospecha de microinvasión, neoplasia glandular o afectación endocervical.
- Crioterapia actualmente limitada a casos de CIN1/LSIL o medios con recursos limitados.
- Vaporización con láser de CO2: precisa de un intenso aprendizaje pero con alta tasa de curación de CIN3/HSIL (95-98%). Es de elección en lesiones extensas que afecten a los fondos vaginales.
Tratamiento de lesiones invasivas
En pacientes con estadios iniciales de la enfermedad algo que tenemos que plantearle es si ya ha cumplido sus deseos genésicos. Para podernos plantear una cirugía con preservación de la fertilidad debemos exponerle con claridad los riesgos oncológicos y obstétricos. No está recomendado en aquellos subtipos histológicos raros, tumores de >2cm, si hay márgenes afectos o afectación de ganglios linfáticos. Cualquier embarazo tras este tipo de cirugía se considera de alto riesgo y el parto sólo podrá ser por cesárea.
En caso de afectación ganglionar positiva el estadio FIGO será mayor, por lo que se recomendaría tratamiento quimioterápico con cisplatino endovenoso en esquema semanal (entre 5-6 ciclos) concomitante con radioterapia. En pacientes estadio IA sin invasión linfovascular en una paciente que no pueda ser sometida a cirugía se puede plantear tratamiento con braquiterapia (radioterapia interna aplicada con un dispositivo especial).
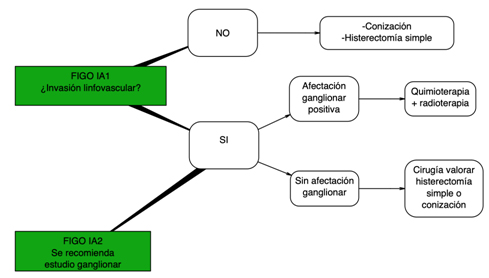
Existe gran controversia respecto al modo de abordaje quirúrgico de cara a la histerectomía, si se debe continuar con el abordaje mínimamente invasivo con laparoscopia/cirugía robótica o si optar por la tradicional cirugía abierta. El estudio LACC demostró que el abordaje mínimamente invasivo tiene mayor tasa de recidiva y peor supervivencia global en comparación con la cirugía abierta.
Estos resultados suscitaron un importante debate, dando lugar a otros estudios que buscaron validar los resultados. En un subestudio del estudio retrospectivo SUCCOR, en el que se valoraba el papel de la conización cervical preoperatoria a la hora de realizar una histerectomía radical, se observo que las pacientes conizadas recaían menos. Las pacientes con conización previa y cirugía mínimamente invasiva por cirugía laparoscópica o robótica no habían presentado diferencias estadísticamente significativas con respecto a aquellas pacientes que se habían intervenido pro cirugía abierta; sugiriendo esto que la conización preoperatoria aparentemente puede proteger en aquellos tumores pequeños.
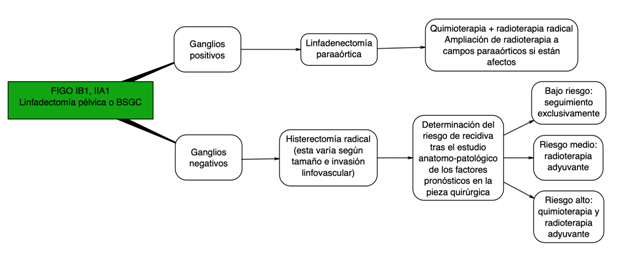
En estadios iniciales una vez realizada la histerectomía radical se deben valorar los factores pronósticos. Se consideran de riesgo intermedio aquellos con tumores >4cm, invasión linfovascular o infiltración estromal profunda proponiéndose en estos casos radioterapia adyuvante. Los de alto riesgo son los que tienen márgenes afectos, infiltración parametrial o afectación ganglionar recomendándose tratamiento con quimioterapia y radioterapia adyuvante.
Tratamiento de la enfermedad localmente avanzada
Se recomienda tratamiento de quimioterapia, cisplatino endovenoso en esquema semanal al menos por 5-6 ciclos, concomitante con radioterapia externa. Posteriormente la paciente debe recibir tratamiento con braquiterapia y en caso de no disponer de ella en su centro debe ser remitida a uno de referencia. El esquema más empleado es el de dos implantes uno por semana con dos aplicaciones cada semana separadas por 1-2 días.
El estudio OUTBACK, publicado en 2021, demostró que la quimioterapia adyuvante administrada después de la quimio-radioterapia estándar basada en cisplatino en mujeres con cáncer de cérvix localmente avanzado, no mejoró la supervivencia global ni la supervivencia libre de progresión.
También resultó negativo para su objetivo principal el estudio CALLA, publicado en 2022, en el que Durvalumab administrado simultáneamente a la quimio-radioterapia en mujeres con cáncer de cérvix localmente avanzado no mejoró significativamente la supervivencia libre de progresión frente a la quimio-radioterapia estándar.


Tratamiento de la enfermedad disenimada y las recaídas
Llamamos enfermedad diseminada o metastásica a aquellos casos estadio IVB de la FIGO. Las localizaciones metastásicas a distancia más frecuentes son pulmonar, hepática, peritoneal suprarrenal, intestinal y cutánea. El objetivo en estas pacientes es el control sintomático y buscar conseguir una mejor calidad de vida. Por lo tanto la paciente debe tener un aceptable estado general, en caso de no ser así el tratamiento puede generar un significativo deterioro de calidad de vida.
El tratamiento estándar se basa en una combinación de cisplatino y paclitaxel. En algunas pacientes se puede valorar la combinación de carboplatino y paclitaxel o según comorbilidades previas o deterioro de la función renal se puede optar por un esquema no basado en platino con topotecan y paclitaxel.
La proliferación vascular tiene un importante papel en la progresión del cáncer de cervix. El bevacizumab es un anticuerpo que impide la proliferación vascular y forma parte del tratamiento en primera línea estándar para la enfermedad metastásica ya que ha demostrado beneficio en supervivencia global y supervivencia libre en progresión en base al estudio GOG-240. Es importante saber que hay ciertas contraindicaciones para el uso del bevacizumab como la hipertensión arterial no controlada, el evento tromboembólico previo o el riesgo de perforación/fístula en función de tratamientos previos y localización del tumor.
En 2021 se publicó el KEYNOTE-826 que demostró en pacientes con cáncer de cérvix persistente, recurrente o metastásico, que la adición de pembrolizumab a la quimioterapia (QT) con o sin bevacizumab una mejora estadísticamente en la supervivencia global y supervivencia libre en progresión en las pacientes aleatorizadas. Se limita su uso en pacientes con PD-L1 CPS ≥1, porque el estudio no tuvo potencia suficiente para la comparación entre los grupos de tratamiento con PD-L1 CPS<1.
En caso de recaída es fundamental conocer la localización. Si esta fuera pélvica central y resecable, en función del tratamiento previo y el intervalo desde su finalización, se podría valorar un rescate quirúrgico en forma de exenteración pélvica ( cirugía compleja que incluye resección de útero, vagina, colon inferior, el recto y/o la vejiga en función de la afectación).

En caso de recaída a distancia el planteamiento sería ofrecer algún ensayo clínico según disponibilidad o iniciar una nueva línea de tratamiento ya sea con quimioterapia o inmunoterapia (cemiplimab o pembrolizumab). Existen algunos casos en los que se puede plantear una exenteración pélvica sólo con fines paliativos y se orienta para aquellas pacientes con una recidiva incurable pero mala calidad de vida por dolor, la presencia de fístulas, necrosis o sangrado.
Pacientes embarazadas
Se trata de algo infrecuente, pero estos casos deben ser manejados en centros con experiencia y una buena unidad de neonatología.
El tratamiento vendrá condicionado por el estadio de la enfermedad y la fase del embarazo. En algunas ocasiones es posible retrasar el tratamiento hasta después del parto. En los casos cuyo tratamiento no se puede demorar la quimioterapia basada en platino con o sin paclitaxel se pueden proponer a partir del segundo trimestre de gestación. La radioterapia está contraindicada durante el primer trimestre y sobre la pelvis también entre las semanas 18-38 por el riesgo de malformaciones; descartándose como parte del tratamiento.
En pacientes con cánceres estadio IA1 se puede plantear un parto por vía vaginal aunque la cesárea después de la 32 semana es de elección para la mayoría de las pacientes.




