Cáncer de cérvix
Índice de navegación
Profilaxis
La profilaxis primaria se denomina a aquellas medidas aplicadas a personas sanas con intención de evitar la adquisición de la enfermedad.
La vacunación frente al VPH, al evitar la infección persistente y el desarrollo de lesiones preneoplásicas, se considera la mejor estrategia. Estas vacunas son realizadas a partir de la cubierta o cápsula del virus, constituidas por proteínas, entre ellas L1. Las tres vacunas están compuestas por estas proteínas L1 , elaboradas a partir de DNA recombinante, que se unen entre si de manera muy similar a la que está el VPH en la naturaleza; pero sin material genético viral (DNA viral). No pueden dar lugar a una infección u oncogénesis pero si son capaces de producir anticuerpos protectores exclusivamente contra los subtipos de VPH incluidos en la vacuna. Tienen un buen perfil de seguridad y habitualmente son bien toleradas. Las reacciones adversas descritas con mayor frecuencia son leves en el lugar de la inyección (dolor, eritema e inflamación), cefalea y en menor proporción fiebre.
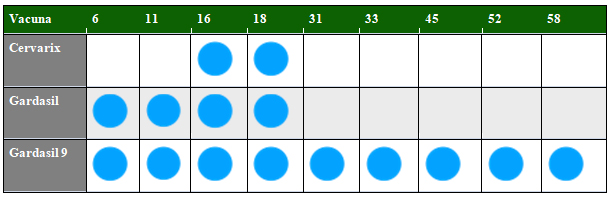
En junio de 2006 en EEUU y más tarde ese mismo año en Europa se aprobó Gardasil ® la primera vacuna dirigida contra 4 subtipos de VPH (6,11,16 y 18). Está aprobada desde los 9 años y se deben administrar 3 dosis intramusculares a los 0, 2 y 6 meses. En 2007 Cervarix ®, vacuna contra 2 subtipos de VPH (16,18) se aprobó primero en Europa y posteriormente en EEUU. Se considera segura desde los 9 años y se deben administrar dos dosis intramusculares si es <15 años y 3 dosis a los 0,1,6 meses si es > de 15 años. Actualmente la vacuna nonavalente Gardasil 9 ® (6, 11,16,18,31,33,45,52 y 58) aprobada en 2014 en Europa y EEUU es la que tras demostrar su eficacia se tiende a utilizar. Ya hay datos de inmunidad mantenida generada por estas tres vacunas a 8 y 10 años; pero el seguimiento de los pacientes incluidos en los diferentes ensayos clínicos que consiguieron la aprobación de estas vacunas nos permitirán saber si es precisa una revacunación.
Como el VPH es factor de riesgo de otro tipo de cánceres y no exclusivamente del cáncer de cérvix se recomienda la vacunación tanto de niñas y niños a partir de los 12 años y esta recomendación está incluida en el calendario vacunal en España. Se ha estimado que si con los programas de vacunación se alcanzaran tasas de vacunación del 70% en todo el mundo, la incidencia disminuiría en 344.520 casos al año y así se evitarían 178.182 muertes relacionadas con el cáncer de cérvix. En países como Australia, donde la tasa de vacunación es superior al 70%, ya se ha podido ver una reducción de la displasia de alto grado de un 38%. Hasta en Estados Unidos donde la tasa de vacunación es inferior, también se ha visto una reducción de la incidencia de displasia cervical del alto grado. Como la displasia de alto grado es un precursor necesario de los carcinomas escamosos, adenocarcinomas y carcinomas adenoescamosos del cuello uterino, esta disminución de la displasia cervical de alto grado se traducirá en una menor incidencia del cáncer de cuello cérvix en la próxima década.
Otra reciente publicación sueca que recoge el seguimiento de 1.672.983 niñas y mujeres de entre 10 y 30 años que recibieron la vacuna entre los años 2006 y 2017, también reforzó los datos de beneficio frente al cáncer invasivo de cérvix ya que de las diagnosticadas de cáncer de cérvix sólo 19 estaban vacunadas mientras que las 538 restantes no lo estaban. Pero aún así deben mantenerse los programas de cribado.
En las personas con condiciones de riesgo, tanto hombres como mujeres, también esta contemplada vacunación con tres dosis; incluyéndose en este grupo: síndrome de WHIM (enfermedad congénita que causa una inmunodeficiencia severa y el aumento de infecciones tanto bacterianas como víricas), infección por VIH (hasta los 26 años), personas en situación de prostitución (hasta los 26 años), hombres que tienen relaciones sexuales con hombres (hasta los 26 años) y mujeres que hayan tenido cirugía de cáncer de cérvix a cualquier edad.
Otras medidas de profilaxis primaria incluyen la abstinencia sexual, la monogamia o el uso de preservativos. Es importante destacar que el uso de preservativos reduce el riesgo entre un 60-70%, pero no protege zonas genitales no cubiertas y dependiendo del tipo de relación sexual zonas que estén potencialmente infectadas.
La profilaxis secundaria se define como la serie de medidas encaminadas a detectar la enfermedad en estadios precoces y por lo tanto un momento en el que con una serie de medidas adecuadas se puede impedir su progresión. Para el cáncer de cérvix esto implica un programa de cribado que incluye diferentes pruebas.
- Citología mediante técnica de Papanicolaou implantada desde los años 40 es una técnica fundamental dentro del programa de cribado consiguiendo una importante reducción de la morbimortalidad por cáncer de cérvix, hasta en un 70%. Se considera una prueba con baja sensibilidad (56%) para el diagnóstico de lesiones de alto grado, pero compensado por su altísima especificidad.
Para la realización de esta prueba no es precisa ninguna preparación específica pero si se dan ciertas recomendaciones que incluyen: evitar la realización de la prueba durante el ciclo menstrual, evitar tener sexo vaginal 2-3 días antes, evitar uso de tampones, cremas vaginales, lubricantes o medicación vía vaginal 2-3 días antes y evitar duchas vaginales 2-3 días antes. El médico debe colocar un espéculo en la vagina de manera que se tenga una correcta visualización del cuello uterino. Posteriormente se procede a un ligero raspado del ectocérvix con una pequeña espátula obteniéndose una muestra de células y mucosidad . A continuación se inserta a través del cuello uterino un pequeño cepillo o torunda de algodón para conseguir una muestra representativa del endocérvix. En caso de haber sido sometida previamente a una resección del cuello uterino (cervicotomía) o del útero (histerectomía) la muestra se tomará de las células de la parte superior de la vagina denominada manguito o muñón vaginal. Estas muestras son posteriormente analizadas al microscopio en búsqueda de anomalías en las células.
Como alternativa se puede ofrecer citología en base líquida porque disminuye el número de muestra insatisfactorias y requiere de menor tiempo de estudio microscópico. - Detección del VPH: tiene mayor sensibilidad que la citología y también alta especificidad. La combinación del Papanicolaou y la detección del VPH permite disminuir la tasa de falsos positivos.
- Inspección visual con ácido acéticopor su simplicidad y bajo requerimiento de material está aceptado en lugares con acceso médico limitado.
- Utilidad de la vacunación contra VPH como método de profilaxis secundaria:
- Si la lesión ha sido producida por un subtipo de VPH no incluido en la vacuna esta protegerá contra otros tipos, que si estén incluídos en la vacuna.
- Si la lesión ha sido producido por un subtipo de VPH incluido en la vacuna esta protegerá contra el resto de los subtipos.
- Si la lesión es producida por un subtipo de VPH vaginal la vacuna conseguirá protección contra la reinfección/reactivación.




