Cáncer de hígado
Índice de navegación
AUTOR: Dr. Javier Gallego Plazas
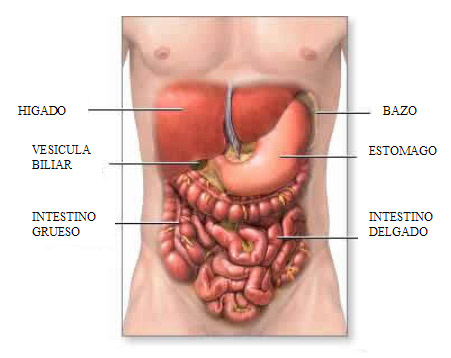
El hígado se localiza en la parte superior derecha del abdomen. Su peso es de aproximadamente 1.3 Kg. Consta de dos lóbulos principales: izquierdo y derecho, éste último de mayor tamaño, y uno de menor tamaño denominado caudado.
Entre las principales funciones del hígado podemos destacar:
- Producción de bilis, que ayuda a eliminar los desechos durante la digestión.
- Producción de determinadas proteínas del plasma sanguíneo.
- Regulación de la coagulación sanguínea.
- Producción de colesterol y proteínas específicas para el transporte de grasas.
- Depuración de la sangre de drogas y otras sustancias tóxicas.
- Conversión de sustancias tóxicas en urea, para su eliminación por la orina.
- Producción de glucógeno (almacenamiento de energía).
- Regulación de los niveles sanguíneos de aminoácidos.
- Almacenamiento de hierro (obtenido de la hemoglobina).
- Protección frente a infecciones.
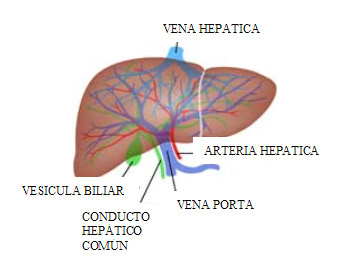
El hígado tiene un doble aporte sanguíneo: de la arteria hepática y de la vena porta. La sangre de el hígado, a través de las venas hepáticas, alcanza la vena cava inferior. El hígado se divide en una porción derecha e izquierda, separadas por un plano proyectado por la fosa de la vesícula biliar y la vena cava y definido por la vena hepática media. Funcionalmente, el hígado se divide en cuatro sectores (derecho anterior, derecho posterior, izquierdo anterior e izquierdo posterior) y ocho segmentos; estos últimos se numeran conforme a las agujas del reloj en el plano frontal.
Histológicamente, el hígado se divide en lóbulos con venas centrales que drenan cada uno de ellos. La triada portal entre los lóbulos contiene los conductos biliares intrahepáticos y el aporte sanguíneo, que consiste en pequeñas ramas de la arteria hepática y la vena porta y conductos linfáticos intrahepáticos.
Los ganglios linfáticos regionales del hígado son los hiliares, los localizados en el ligamento hepatoduodenal, los frénicos inferiores, los cavos, y los más importantes, localizados en la arteria hepática y en la vena porta.
El mecanismo fundamental de diseminación del hepatocarcinoma es a través de las venas porta (intrahepáticas) y de las venas hepáticas. La diseminación venosa intrahepática no se puede diferenciar de las lesiones satélites (independientes pero próximas a la lesión principal) o tumores multifocales y se clasifica como tumores múltiples. Las localizaciones más frecuentes de diseminación extrahepática son los pulmones y los huesos. Los tumores pueden extenderse a través de la cápsula hepática a los órganos adyacentes (glándula suprarrenal, diafragma y colon) o pueden romperse, causando la hemorragia aguda y las metástasis peritoneales.
Epidemiología
El hígado, junto al pulmón, son los órganos más frecuentemente afectados por metástasis provenientes de tumores originados en otras localizaciones.
En lo que a tumores primarios de hígado se refiere, los originados en este mismo órgano, el hepatocarcinoma es el más frecuente (80-90% de los casos), seguido a gran distancia por el colangiocarcinoma, el angiosarcoma y el hepatoblastoma (raramente ocurre en la edad adulta).
Considerado por muchos investigadores como uno de los tumores malignos más frecuentes, el hepatocarcinoma tiene una muy variable frecuencia de aparición dependiendo del género, grupo étnico y región geográfica. Estos factores se consideran determinantes por condicionar una diferente exposición a los denominados factores de riesgo mayores para esta enfermedad. De este modo, según la frecuencia de aparición (incidencia) del hepatocarcinoma hablamos de tres categorías que agrupan las diferentes áreas geográficas mundiales:
- Áreas de alta incidencia: Sudeste asiático y África subsahariana.
- Áreas de mediana incidencia: Países mediterráneos y norte de Brasil.
- Áreas de baja incidencia: América, Australia y norte de Europa.
La edad de aparición habitual en las zonas de baja incidencia es en la edad madura (60 años), y en el adulto joven en las áreas de alto riesgo. La incidencia del hepatocarcinoma se incrementa progresivamente con la edad en todos los casos.
La incidencia es más alta en los varones; 3 varones por cada mujer en áreas de bajo riesgo y 7 varones por cada mujer en zonas de alto riesgo.
La incidencia de cáncer de hígado varía entre las diferentes áreas geográficas del mundo. La estimación de la Agencia Internacional para la Investigación del Cáncer (IARC) para el sur de Europa es de una tasa de incidencia de cáncer de hígado específica por edad de 6.8 x 100.000 habitantes.
Según el informe “Las cifras del cáncer en España 2022” publicado por SEOM, la incidencia estimada de cáncer de hígado en España fue de 6604 casos (5100 varones y 1504 mujeres) suponiendo el 2.3% de todos los cánceres y el decimotercero por orden de frecuencia en los tumores sólidos. Su incidencia se mantiene estable desde 1993, siendo el octavo cáncer en incidencia en varones y el decimoquinto en mujeres. La prevalencia entre los tumores sólidos lo sitúa en el decimotercero para ambos sexos, undécimo en varones y decimoséptimo en mujeres. La mortalidad estimada, en conjunción con los tumores de vías biliares intrahepáticas, en el año 2020 fue de 5021 casos, correspondiendo al 4,5 % de las muertes por cáncer y al sexto en orden de frecuencia. La mortalidad en varones fue de 3416 casos, sexto en orden de frecuencia; y en mujeres de 1605 casos, noveno en orden de frecuencia.
Etiología y factores de riesgo
Se estima que entre el 60 y el 90% de los hepatocarcinomas están asociados a cirrosis, proceso por el cual las células dañadas del hígado son reemplazadas por tejido cicatricial.
La causa de origen no vírico más importante capaz de provocar cirrosis, y por tanto de desencadenar cáncer de hígado, es el consumo de alcohol. Otras menos frecuentes son: el acúmulo en exceso de hierro en el hígado (hemocromatosis), las aflatoxinas derivadas de un hongo capaz de contaminar ciertos alimentos, la desnutrición, y el polvo de cloruro de vinilo (asociado más frecuentemente con el angiosarcoma).
El incremento de la prevalencia de la obesidad y la diabetes en los últimos tiempos ha dado pie al incremento en la incidencia de enfermedad por hígado graso no asociada al alcohol así como a la esteatohepatitis no alcohólica que pueden conducir a fibrosis - cirrosos y, eventualmente, al desarrollo de hepatocarcinoma. Esta etiología de hepatocarcinoma se espera aumente en un futuro próximo.
Las infecciones crónicas por el virus de la hepatitis B y de la hepatitis C, ambas causantes de cirrosis son dos factores frecuentemente asociados al desarrollo del cáncer de hígado. De hecho, las personas portadoras del virus de la hepatitis B presentan un riesgo aproximadamente 100 veces superior al de la población general de desarrollar cáncer primario del hígado.
La mayoría de los casos de hepaticarcinoma son diagnosticados en Asia y el Africa subsahariana, donde el factor de riesgo predominante es la infección por el virus de la hepatitis B, junto con la exposición a la aflatoxina B1. Por contra, en Europa y América la cirrosis alcohólica es la causa más frecuente de hepatocarcinoma, pudiendo malignizarse hasta en un 15% de los casos.
Prevención
Como resulta lógico pensar, la prevención pasa por evitar los factores de riesgo asociados al desarrollo de cáncer de hígado.
En las áreas de alto riesgo, la vacunación frente a la hepatitis B, la mejora en la higiene de los alimentos, evitar la transmisión vírica mediante sangre contaminada, detener el desarrollo de la infección crónica tras la hepatitis aguda, y la reducción del consumo de alcohol son las bases fundamentales para intentar reducir la aparición de los tumores primarios de hígado.
En las áreas de bajo riesgo, pudiendo incluir aquí a España, la estrategia fundamental para prevenir esta enfermedad pasa por reducir los índices de alcoholismo en la población, y más recientemente mediante la prevención de la obesidad.
Entre los consejos para reducir el riesgo de desarrollar cáncer de hígado, podemos incluir:
- Consumo de alcohol con moderación.
- Medidas higiénico-dietéticas para la prevención y tratamiento de la obesidad.
- Vacunación frente a la hepatitis B.
- En caso de uso de jeringas, usar siempre una aguja limpia, sin compartir la jeringa con otras personas.
- Uso de preservativo en las relaciones sexuales siempre que se desconozca si la pareja es monógama o si puede padecer hepatitis.
No se ha descrito ningún programa de detección precoz (screening) eficaz en la población sana.
El seguimiento ecográfico semestral de los pacientes con cirrosis, y para pacientes con infección por el virus de la hepatitis B, es recomendado por la Asociación Europea para el Estudio del Hígado y por la Asociación Americana para el Estudio de Enfermedades Hepáticas.
El seguimiento es recomendado con el fin de reducir la mortalidad relacionada con el cáncer, pese a reconocerse la ansiedad que provoca este seguimiento, así como las imperfecciones de la radiología, especialmente en los tumores pequeños. Los pacientes en los que se recomienda este seguimiento son:
- Pacientes con infección hepatitis B: varones de Asía-Pacífico mayores de 40 años, mujeres de Asia-Pacífico mayores de 50 años, pacientes con cirrosis, ante antecedente familiar de hepatocarcinoma, y africanos por encima de los 20 años.
- Pacientes con cirrosis causada por: infección hepatitis C, enfermedad hepática alcohólica, hemocromatosis genética, y cirrosis biliar primaria.
La realización del test sanguíneo para la determinación del marcador tumoral alfa-fetoporteína no sólo no incrementa la capacidad de detección, asociado a la ecografía, sino que puede aumentar el número de falsos diagnósticos.
Signos y síntomas al diagnóstico
La mayoría de los síntomas del cáncer de hígado no son exclusivos de esta enfermedad, pudiendo estar presentes en otros procesos. Habitualmente se presentan en etapas en las que la enfermedad está muy avanzada, pudiendo el paciente permanecer asintomático hasta entonces.
Entre estos síntomas podemos encontrar:
- Pérdida de peso sin causa justificada.
- Falta persistente de apetito (anorexia).
- Fatiga o debilidad.
- Agrandamiento o abombamiento de la región superior derecha del abdomen.
- Dolor persistente en la zona central superior del abdomen
- Hinchazón abdominal generalizado progresivo.
- Coloración amarillento-verdosa de la piel y los ojos (ictericia).
- Fiebre.
- Náuseas, vómitos, sensación de saciedad precoz tras ingerir alimentos.
- Coloración oscura de la orina (coluria) y heces blanquecinas (acolia).
- Picor o quemazón excesivo y generalizado en la piel.
- Confusión o somnolencia excesivas.
- En caso de padecer cirrosis o hepatitis crónica, empeoramiento de su estado.
Es importante resaltar que estos síntomas también pueden estar causados por otros cánceres, por otras enfermedades del hígado, o por otras causas menos serias. En caso de presentar alguno de estos síntomas debe consultar con su médico a la mayor brevedad posible, pues sólo un médico puede discernir con seguridad sobre su trascendencia.
Estudios diagnósticos
Una vez que consulte a su médico, éste le interrogará sobre sus síntomas y su historial médico previo. Igualmente le realizará un examen físico completo.
Posteriormente, y basándose en las sospechas diagnósticas, en el estudio del cáncer de hígado se pueden realizar diferentes pruebas diagnósticas entre las que podemos incluir:
- Análisis de sangre, incluyendo pruebas de función renal (creatinina), hepática bilirrubina.
- Pruebas de coagulación
- Determinación sanguínea de marcadores tumorales. El más asociado a cáncer de hígado es la determinación de niveles de alfa-fetoproteína, aunque que un valor elevado por encima de límites normales no implica necesariamente la existencia de un cáncer de hígado.
- Pruebas serológicas de hepatitis.
- Radiografías simples de tórax y abdomen.
- Endoscopia digestiva alta: permite la valoración de existencia de varices esofágicas o gastropatía hipertensiva secundaria a la hipertensión portal asociada a la cirrosis. En algunos casos de tratamiento sistémico es condición necesaria la realización de esta prueba previa al inicio del tratamiento.
- Ecografía.
- Tomografía Axial Computerizada (TAC): permite conocer la extensión local del tumor, la posible afectación de ganglios cercanos, y la extensión a otros órganos.
- Resonancia Nuclear Magnética: permite conocer la extensión de la enfermedad en el hígado y su relación con las estructuras vasculares.
Habitualmente es necesario obtener una muestra de la zona sospechosa del hígado, especialmente en el supuesto de un hígado no cirrótico. En ocasiones también se requiere de las áreas consideradas como sanas, para confirmar el diagnóstico y para plantear el tratamiento más adecuado para cada enfermo. Estas biopsias se realizan habitualmente mediante punciones externas (a través de la piel en la pared abdominal), pudiendo también realizarse mediante laparoscopia (inserción de un tubo delgado con iluminación a través de un pequeño corte en la pared del abdomen para observar el hígado). En ocasiones, sólo en pacientes con antecedentes de enfermedad hepática (cirrosis, hepatitis) y con lesiones hepáticas en seguimiento, puede establecerse el diagnóstico en base a los resultados de las pruebas de imagen, sin ser imprescindible la biopsia.
Con el fin de conocer la extensión de la enfermedad, y así ofrecer el tratamiento más adecuado, puede ser necesario la realización de exploraciones de otras partes del cuerpo, dependiendo de los síntomas que presente el paciente.
Tipos histológicos
El hígado es un lugar frecuente de asiento de metástasis de una gran variedad de cánceres, que habitualmente lo alcanza mediante diseminación vía sanguínea. Los tumores metastásicos suelen ser de localización periférica y múltiple en el hígado, mientras que los tumores primitivos de hígado suelen tener localización central y única.
En lo que a tumores primarios malignos de hígado de refiere, los originados en este mismo órgano, podemos distinguir:
- Carcinoma hepatocelular (hepatocarcinoma). Comprende entre el 80 – 90% de casos de cáncer primario de hígado. Dentro de este grupo existe una variante denominada fibrolamelar, de presentación habitual en mujeres jóvenes, con mejor pronóstico que el hepatocarcinoma común.
- Colangiocarcinoma.
- Cistoadenocarcinoma.
- Hepatoblastoma (raramente ocurre en adultos).
- Sarcomas (angiosarcoma, leiomiosarcoma…).
- Indiferenciado.
En la edad infantil los tumores más comunes son los primarios, fundamentalmente el hepatoblastoma, mientras que en la edad adulta son más frecuentes las metástasis, siendo el carcinoma hepatocelular el tumor primitivo más prevalente.
El hemangioma es el tumor hepático benigno más común, siendo los restantes tipos de tumores benignos muy infrecuentes (adenoma, hiperplasia nodular focal, hamartoma, teratoma, fibroma).
Estadios
La clasificación del hepatocarcinoma por estadios debe asociarse a la capacidad funcional del hígado a fin de establecer una adecuada planificación de la estrategia terapéutica oportuna, pues es frecuente que la enfermedad asiente sobre un hígado previamente enfermo y que esta circunstacia condicione las opciones de tratamiento. Existen varias clasificaciones de la capacidad funcional del hígado, entre las que destacan la clasificación Child-Pugh (incluye valores de albñumina, bilirrubina, coagulación, y presencia de ascitis o encefalopatía) y la clasificación de Okuda (incluye porcentaje de volumen hepático afecto y valores de albúmina y bilirrubina).
La clasificación de consenso del BCLC (Barcelona Clinic Liver Cancer), que aúna la extensión de la enfermedad, la evaluación de la función hepática, y el estado general del paciente, agrupa a los pacientes en los siguientes estadios:
- Estadio 0: Tumor único menor de 2 cms, función hepática conservada, estado general muy bueno.
- Estadio A: Tumor único o 3 nódulos menores de 3 cms, función hepática conservada, muy buen estado general.
- Estadio B: Enfermedad voluminosa multinodular, función hepática conservada, estado general muy bueno.
- Estadio C: Enfermedad extrahepatica o invasión de la vena porta, función hepática conservada, estado general conservado.
- Estadio D: Cualquier carga tumoral en el contexto de una mala función hepática y un pobre estado general del paciente.
Según consenso alcanzado por el AJCC (American Joint Committee on Cancer), y dentro de sistema denominado TNM, se han designado diferentes categorías (T, tumor primario; N. ganglios linfáticos regionales; M, metástasis a distancia) que clasifican al cáncer de hígado en diferentes estadios. Esta clasificación considera existencia o ausencia de invasión de los vasos sanguíneos, el número de nódulos tumorales, y el tamaño del tumor más grande.
Los estadios del hepatocarcinoma, agrupados según pronósticos son:
- Estadio I:
- estadio IA: tumor único de hasta 2 cms de tamaño, con o sin afectación vascular.
- estadio IB: tumor único de más de 2 cm sin afectación vascular. - Estadio II: un sólo tumor que se ha extendido afectando a vasos, ó más de un tumor, ninguno mayor de 5 cms.
- Estadio III:
- estadio IIIA: más de un tumor, alguno mayor de 5 cms.
- estadio IIIB: existencia de uno o más tumores de cualquier tamaño que afectan a una rama principal de la vena porta o de la vena hepática con invasión directa de órganos vecinos (incluyendo el diafragma), excluyen la vesícula biliar, o con perforación al peritoneo visceral. - Estadio IV:
- estadio IVA: el tumor afecta a los ganglios linfáticos regionales.
- estadio IVB: el tumor se ha extendido más allá del hígado, alcanzando otras partes del cuerpo, tales como los huesos o el pulmón.
Esta clasificación por estadios no es aplicable a los sarcomas primarios de hígado, a los tumores metastásicos en hígado, ni a los tumores de la vía biliar.
Los tumores se casifican igualmente según el grado histológico, utilizándose cuatro grados:
- G1: Bien diferenciado.
- G2: Moderadamente diferenciado.
- G3: Pobremente diferenciado.
- G4: Indiferenciado.
El tratamiento más adecuado del cáncer de hígado vendrá determinado por el estadio concreto de cada caso. En cualquiera de las dos clasificaciones anteriormente descritas, los estadios superiores se asocian a etapas más avanzadas de la enfermedad.
Factores pronósticos
Los principales factores que determinan el tratamiento y pronóstico (posibilidad de recuperación) de los pacientes con cáncer de hígado son:
- La extensión tumoral, determinada por el estadio.
Se considera especialmente relevante la invasión vascular, el carácter único o múltiple, el tamaño mayor de 5 cms, y el grado de diferenciación.
- La situación funcional del hígado:
- Clasificación de Child-Pugh (A, B y C): viene determinada por el grado de ascitis y encefalopatía, así como por los valores en sangre de albúmina, bilirrubina y pruebas de coagulación.
- La clasificación ALBI (grados 1, 2 y 3): basada en los valores de albúmina y bilirrubina, permite simplificar la evaluación funcional hepática, así como discriminar diferentes subgrupos en la clasificación Child-Pugh A (ALBI grados 1 y 2).
- Clasificación de fibrosis (F0, F1)
- El grado de hipertensión portal.
- El estado general del paciente.
Por lo tanto, el pronóstico será más favorable en pacientes con cáncer de hígado en estadios más iniciales, con buena función hepática, sin cirrosis, y con buen estado general.
El valor elevado del marcador tumoral alfafetoproteína se ha asociado con una mayor extensión tumoral. Por el contrario, algunos estudios encuentran mejor supervivencia en aquellos pacientes con valores de alfafetoproteína dentro de los límites normales.
Para los pacientes a los que se realiza resección quirúrgica del tumor, el predictor más importante de mala evolución es la existencia de un margen quirúrgico positivo (margen quirúrgico afecto macroscópicamente o microscópicamente indicativo de resección incompleta.
En los pacientes que son sometidos a tratamiento locales mediante ablación o embolización, la enfermedad residual tras tratamiento también se ha demostrado con valor pronóstico.
En los pacientes con hepatitis asociada, la actividad de la misma también podrá influir en el pronóstico de la enfermedad.
Tratamiento: aspectos generales
Actualmente el tratamiento del cáncer de hígado es objeto de investigación mediante el desarrollo de ensayos clínicos. Existen documentos de consenso con recomendaciones de tratamiento para las diferentes etapas de la enfermedad.
La recomendación de tratamiento más oportuno viene determinada no sólo por la extensión de la enfermedad, sino también por el estado general del paciente, así como por la mayor o menor alteración en la función hepática. Las recomendaciones descritas a continuación se establecen en líneas generales y siempre quedaran condicionadas por los aspectos específicos de cada caso.
Resulta muy importante que la selección de la estrategia de tratamiento antineoplásico específico se realice en un entorno multidiscipinar, tras un consenso alcanzado en un comité entre los diferentes especialistas implicados, en el que de las diferentes opiniones resulte una recomendación que tome en consideración las diferentes alternativas disponibles. Este carácter multidisciplinar debe impregnar la asistencia de los pacientes con hepatocarcinoma a lo largo de toda la enfermedad.
Antes de empezar el tratamiento, es conveniente que los pacientes consideren participar en un ensayo clínico (estudio de investigación que procura mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos para pacientes con cáncer).
Las principales estrategias terapéuticas utilizadas en el tratamiento del cáncer de hígado son:
Cirugía:
Su objetivo es extirpar el tumor con márgenes libres, es decir, sin dejar enfermedad residual. Se considera indicada, con intención curativa, en estadios iniciales de la enfermedad (resecable), en pacientes con buena función hepática, y en ausencia de factores pronósticos de recaída.
El trasplante hepático se plantea en pacientes menores de 65 años, en estadios iniciales de enfermedad, y con una serie de características determinadas (ausencia de enfermedades asociadas, buena función hepática...) . Su fundamento es la extirpación del tumor así como del hígado cirrótico, eliminando así el principal factor de riesgo. Sus inconvenientes son la dificultad técnica de la intervención, la inmunosupresión a largo plazo, y la escasez de órganos para trasplante.
Recomendado en estadios 0 y A y en algunos casos de estadio B de la clasificación BCLC (Ver apartado de Estadios).
Tratamiento percutáneo:
Se considera un tratamiento con intención curativa en aquellos pacientes en los que, presentando estadios iniciales de la enfermedad, no son candidatos para resección quirúrgica o trasplante hepático. La inyección percutánea de etanol guiada por ecografía (alcoholización) es el método más extendido dentro de esta categoría, dada su eficacia, bajo coste, seguridad y relativa sencillez. La criocirugía (destrucción del tumor mediante congelación), coagulación por microondas y ablación por radiofrecuencia (destrucción del tumor mediante calor) son nuevas modalidades de tratamiento local percutáneo. La radiofrecuencia es la única de estas técnicas percutáneas que se ha demostrado superior a la ablación percutánea con etanol.
Recomendado en estadios 0 y A de BCLC (Ver apartado de Estadios).
Tratamientos transarteriales:
La casi exclusiva vascularizacion arterial del hepatocarcinoma justifica la infusión intraarterial ya sea de quimioterapia exclusivamente, combinada con agentes de contraste que permiten concentrar el tratamiento en el hepatocarcinoma, o de minúsculas partículas radioactivas. Para su aplicación es necesaria una decaída función hepática, no excesiva carga tumoral en el hígado y ausencia de contraindicaciones (insuficiencia renal…).
Este tratamiento es recomendado como alternativa a la cirugía en estadio B de BCLC, o como alternativa en caso de contraindicación de cirugía y ablación en estadios 0 y A (Ver apartado de Estadios).
Tratamiento sistémico:
Se consideran tratamientos con inteción paliativa. Su recomendación se centra en pacientes con estadio B de la BCLC en los que han fracasado las estrategias de tratamiento locales, y en pacientes con estadio C que reúnen las condiciones adecuadas para ser candidatos a dicho tratamiento en base a función hepática, enfermedades asociadas… (Ver apartado de Estadios).
Debido al creciente número de alternativas terapéuticas de acción sistémica es recomendable abandonar las estrategias de tratamiento local tan pronto se aprecie fallo de las mismas, ya que un uso repetido e inconveniente podría condicionar la posibilidad de acceder a los tratamientos sistémicos, al provocar un deterioro de la función hepática que desaconsejara la administración de estos últimos.
Pueden ser de administración oral o intravenosa, y consiste en la introducción de un fármaco para que éste finalmente alcance el torrente sanguíneo y así eliminar las células cancerosas de todo el cuerpo (dentro y fuera del hígado), por lo que es utilizada habitualmente en estadios avanzados de la enfermedad.
La gran mayoría de tratamientos sistémicos con eficacia demostrada frente al hepatocarcinoma, a excepción de la inmunoterapia, tratan de evitar su crecimiento interfiriendo en la vascularización del tumor, siendo este su mecanismo principal de acción.
Los tratamientos sistémicos que han demostrado eficacia en el hepatocarcinoma y que cuentan con indicación aprobada frente a esta enfermedad han sido estudiados en pacientes que reunían unas condiciones previas de estado general, ausencia de enfermedades asociadas especificas, ausencia de situaciones que implicaban riesgos derivados del tratamiento, y preservación de la función hepática. Consecuentemente, su uso se debe restringir a este escenario concreto en el que han alcanzado su aprobación en base su seguridad y beneficio en términos de supervivencia.
En 2007 se presentaron los resultados que demostraban como sorafenib, fármaco de administración oral, era capaz de prolongar tanto la supervivencia global, como la supervivencia sin progresión en pacientes con hepatocarcinoma avanzado y buen estado general, comparándose frente al mejor tratamiento de soporte. De esta forma alcanzó la indicación para el tratamiento del carcinoma hepatocelular.
Lenvatinib, también de administración vía oral, ha demostrado demostró resultados de eficacia en términos de supervivencia no inferiores a sorafenib en el tratamiento de primera perimera línea del hepatocarcinoma irresecable, y actualmente tiene indicación aprobada para pacientes con hepatocarcinoma avanzado o irresecable que no han recibido tratamiento sistémico previo.
La inmunoterapia es una estrategia terapéutica que trata de revertir los mecanismos que el tumor utiliza para frenar la respuesta inmune natural del individuo tendente a evitar el desarrollo tumoral. Tras varios intentos previos infructuosos tratando de incorporar la inmunoterapia al arsenal terapéutico frente a esta enfermedad, recientemente se ha demostrado la superioridad en términos de supervivencia de la combinación de bevacizumab (inhibidor de la angiogénesis) y atezolizumab (anticuerpo dirigido frente a PD-L1) frente a sorafenib. Estos resultados han convertido a esta estrategia de tratamiento como la de mayor grado de recomendación en primera línea de tratamiento, siempre que el paciente reuna las condiciones adecuadas para recibirla.
Más recientemente, la combinación de dos agentes inmunoterápicos, durvalumab y tremelimumab, ha emostrado ser superior en términos de supervivencia al tratamiento con sorafenib, planteándose como una alternativa de tratamiento en primera línea para aquellos pacientes no candidatos a tratamiento antiangiogénico.
Disponemos de resultados que justifican el tratamiento con regorafenib, fármaco igualmente de admnistración oral, tras progresión a tratamiento previo con sorafenib en pacientes que preservaran una adecuada función hepática, al haber demostrado beneficio en supervivencia global frente al tratamiento con placebo.
También cabozantinib, de administración vía oral, ha demostrado su eficacia en términos de supervivencia global y frente a placebo tras el fracaso del tratamiento previo con sorafenib, teniendo actualmente indicación aprobada en este supuesto.
Ramucirumab, anticuerpo monoclonal de administración vía intravenosa dirigido frente a la vascularización tumoral, ha demostrado eficacia, también términos de supervivencia, tras tratamiento previo con sorafenib, en pacientes con valores del marcador tumoral alfa-fetoproteína igual o superiores a 400 ng/ml.
Puesto que la mayoría de los tratamientos en segunda línea han demostrado su beneficio tras fracaso o intolerancia a tratamiento previo con sorafenib, desconocemos su eficacia real en el supuesto del uso tras fracaso a combinaciones que incluyen inmunoterapia en primera línea. Una circunstancia similar acontence para sorafenib y lenvatinib, con eficacia demostrada en primera línea, donde existe una tendencia a ser desplazados por opciones de tratamiento con inmunoterapia como hemos comentado anteriormente, y de los que desconocemos su eficacia en el supuesto del uso tras fracaso a combinaciones que incluyen inmunoterapia en primera línea.
Actualmente existen ensayos clínicos que tratan de probar la eficacia de otros fármacos sistémicos en el hepatocarcinoma, ya sea al inicio del tratamiento o tras fracasar alguna de las estrategias anteriormente comentadas. En pacientes con estado general conservado esta alternativa puede ser ofrecida por el equipo médico, y debiera ser considerada por el paciente.
Radioterapia:
La radioterapia convencional no es una técnica aplicable al tratamiento local del cáncer de hígado. Nuevas modalidades de tratamiento radioterápico (radioablación de alta tasa, radioterapia estereotáctica) son alternativas a considerar en el tratamiento de la enfermedad localizada con alto riesgo de recaída local. Tal es el caso de supuestos tras la cirugía en estadios 0 y A de la clasificación BCLC (ver apartado Estadios).
Otros tratamientos en investigación son la hipertermia y otras terapias biológicas.
En aquellos pacientes en los que existe un grave deterioro de la función hepática (Child Pugh C) o en los que exista un importante deterioro del estado general se desaconseja el tratamiento específico de la enfermedad y sólo se recomienda el tratamiento de soporte. Recomendado en estadio D de BCLC (Ver apartado de Estadios).
Tratamiento: estadios localizados
Las alternativas de tratamiento icluyen:
- Cirugía.
- Tratamiento percutáneo.
- Tratamientos transarteriales.
- Radioterapia.
Ver apartado: Tratamiento. Aspectos generales.
Se enmarca dentro de los tratamientos con intención curativa.
Corresponde a los estadios 0 y A de BCLC (Ver apartado Estadios).
El tamaño tumoral, siempre y cuando sea factible la resección quirúrgica, no es tan importante en los pacientes sin cirrosis. En pacientes con cirrosis, sin embargo. el resultado de la cirugía es mejor en aquellos casos en los que no existe hipertensión portal y el tumor es precoz (menor de 2 cms.) o en algunos casos de tumores menores de 5 cms.
El tratamiento adyuvante, con el fin de reducir la probabilidad de recaída no se ha demostrado eficaz. No obstante puede considerarse dentro de un ensayo clínico.
Tratamiento: estadios intermedios
Los tratamientos recomendados son la cirugía y los tratamientos tranarteriales.
Se enmarca dentro de los tratamientos con intención paliativa..
Corresponde al estadio B de BCLC (Ver apartado Estadios).
Ver apartado Tratamiento. Aspectos generales.
Tratamiento: estadios avanzados
El objetivo del tratamiento es la paliación (alivio de síntomas con mejoría en la calidad de vida), tratando igualmente de prolongar la supervivencia del paciente. Corresponde a los estadios C y D de BCLC (Ver apartado Estadios).
En aquellos casos en los que no exista alteración de la función hepática, el estado general del paciente esté conservado , y se constate ausencia de riesgo de sangrado por varices esofágicas, se recomienda tratamiento con bevacizumab asociado a atezolizumab. Por otra parte se puede plantear el uso de la combinacón de inmunoterapia con durvalumab y tremelimumab en aquellos pacientes con contraindicación para antiangiogenicos. El uso de sorafenib o lenvatinib quedaría actualmente relegado a circunstancias en las que exista contraindicación para el uso de cualquiera de las combinaciones mencionadas anteriormente.
En aquellos casos en progresión a tratamiento de primera línea que incluya inmunoterapia, siempre que el estado general del paciente la función hepática se mantuvieran preservados, podría considerarse el uso de otras terapias sistémicas disponibles (regorafenib, cabozantinib, ramucirumab), aunque las evidencias que avalan su eficacia han sido alcanzadas en el escenario previo a la incorporación de la inmunoterapia al tratamiento del hepatocarcinoma.
Por otra parte debemos considerar, en el supuesto de ausencia de alternativas de tratamiento con eficacai demostrada disponibles, la inclusión del paciente en un ensayo clínico para el desarrollo de nuevas estrategias de tratamiento (Estadio C de BCLC, ver apartado Estadios).
En aquellos pacientes en los que existe un grave deterioro de la función hepática o en los que exista un importante deterioro del estado general se desaconseja el tratamiento específico de la enfermedad y sólo se recomienda el tratamiento de soporte (Estadio D de BCLC, ver apartado Estadios).
Ver apartado Tratamiento. Aspectos generales.
Tratamiento de la recaída
La recaída del hepatocarcinoma tras un tratamiento local (cirugía o ablación) se clasifica en precoz (semanas o meses) y tardía (más de dos años tras tratamiento inicial). La recaída precoz se atribuye a fallo del tratamiento inicial, mientras que la tardía se justifica mayoritariamente por la aparición de nuevos tumores.
No existe una estrategia única de tratamiento recomendado en la recaída del hepatocarcinoma, y su enfoque terapéutico, al igual que en el tratamiento inicial, suele ser multidisciplinar condicionado por el tamaño, localización, función hepática, y estado general del paciente.
Ver apartados de Estadios y Tratamiento en estadios localizados, intermedios y avanzados.
Seguimiento
En el caso de remisión de la enfermedad, se recomienda la realización de un seguimiento periódico que debe incluir:
- Entrevista médica.
- Exploración física.
- Análisis sanguíneos.
- Pruebas de imagen.
Ver apartado Estudios diagnósticos.
El objetivo de este seguimiento periódico es detectar, en caso de que se produzca, precozmente la recaída, con el fin de instaurar un tratamiento rápido y con mayores opciones de éxito.




