Cáncer de esófago
Índice de navegación
AUTOR: Dr. Javier Gallego Plazas
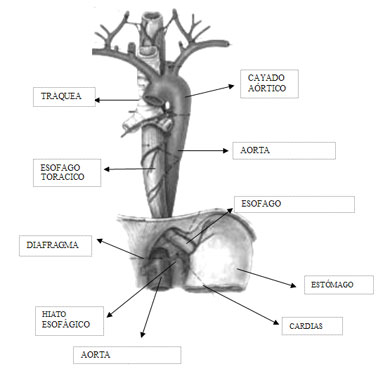
El esófago es un tubo muscular, hueco, que se extiende desde la faringe hasta el estómago, y sirve para el paso de alimento. En su recorrido, atravesando el cuello y el tórax para llegar al abdomen, se encuentra por delante de la columna vertebral, en íntima relación con distintas estructuras (aorta, nervio recurrente laríngeo izquierdo, bronquio principal izquierdo, corazón y diafragma).
El esófago mide aproximadamente 25 cms., y se divide anatómicamente en:
- Tercio superior: desde el borde inferior del cartílago cricoides hasta 18 cms. de los dientes incisivos superiores.
- Tercio medio: entre 18 a 32 cms. de los dientes incisivos superiores (aproximadamente hasta por encima de la unión gastroesofágica).
- Tercio inferior: desde la unión gastroesofágica hasta aproximadamente 40 cms. de los dientes incisivos superiores.
Otra forma de división del esófago hace referencia a su localización anatómica:
- Esófago cervical: desde el borde inferior del cartílago cricoides hasta el estrecho torácico superior, a 20 cms. de incisivos superiores.
- Esófago intratorácico:
- Superior: hasta la bifurcación traqueal, a 25 cms. de los incisivos superiores.
- Medio: hasta 30 cms. de los incisivos superiores.
- Inferior: hasta la unión gastroesófagica, a 40 cms. de los incisivos superiores. - Abdominal: desde la unión gastroesofágica hasta 2 cms. por debajo de ésta, 45 cms. de los incisivos superiores.
El cardias (esfínter esofágico inferior) es el anillo muscular que separa el esófago del estómago. Su función es permitir el paso de la comida del esófago al estómago, y no en sentido contrario. Su mal funcionamiento condiciona la aparición de reflujo gastroesofágico.
Los tumores de la unión esofagogástrica se clasifican junto a los tumores de esófago. La unión esofagogástrica es un área anatómica imprecisa, de localización alrededor del cardias. La mucosa del esófago es rosado pálida y termina en la línea Z, convirtiéndose a un color rojo salmón propio de la mucosa gástrica.
Epidemiología
El cáncer de esófago es el sexto tumor más frecuente del aparato digestivo en España (por detrás del cáncer colorrectal, páncreas, estómago, hígado y vesícula biliar) y se sitúa en octavo lugar entre los cánceres más frecuentemente diagnosticados en el mundo.
Su incidencia presenta grandes variaciones geográficas, considerándose áreas de alta frecuencia Asia y África Central y del Sur (más de 100 casos por 100.000 habitantes/año). En Europa las tasas más altas de incidencia se presentan en Rusia, Francia, Reino Unido e Irlanda. España se encuentra, respecto al resto de Europa, en un término medio de incidencia (aproximadamente 8/100.000 hombres y 1/100.000 mujeres).
Según el informe “Las cifras del cáncer en España 2022” publicado por SEOM, la incidencia de cáncer de esófago en España es de 2249 casos (82.7% en varones), suponiendo el 0.80% de todos los cánceres y el decimocuarto de los tumores sólidos por orden de frecuencia en varones y el decimonoveno en mujeres. La mortalidad es de 1823 casos al año, correspondiendo al 1.62% de las muertes por cáncer y al undécimo en orden de frecuencia de los tumores sólidos en varones y al decimonoveno en mujeres.
El cáncer de esófago es más frecuente en el hombre que en la mujer, pudiendo oscilar la relación entre 3 y 10 hombres por cada mujer, dependiendo del área geográfica. La edad habitual de presentación es entre los 55 y los 70 años, siendo infrecuentes los casos en personas por debajo de los 40 años.
En los últimos años la incidencia del adenocarcinoma del tercio distal del esófago y de la unión gastroesofágica se ha incrementado de forma paralela a la enfermedad por reflujo gastroesofágico, especialmente en personas con alto índice de masa corporal.
Etiología y factores de riesgo
Dependiendo del tipo histológico (adenocarcinoma ó carcinoma epidermoide) existen diferentes factores de riesgo asociados con su aparición.
Los factores de riesgo asociados al desarrollo de carcinoma epidermoide de esófago son:
- Tabaco.
- Alcohol.
- Extracción social baja.
- Dieta: déficit nutritivos, hipovitaminosis, ingesta de alimentos con alto contenido de nitrosaminas (carne conservada, pescado ahumado, seco…).
- Achalasia.
- Esófago de Barret.
- Lesiones por cáusticos.
- Ptilosis.
- Síndrome de Plummer-Vinson.
- Neoplasias de cabeza y cuello.
- Cáncer de mama cuyo tratamiento haya comprendido la radioterapia.
- Ingesta de bebidas calientes.
Existe una mayor frecuencia de segundos tumores del tracto respiratorio y digestivo superior entre los pacientes con carcinoma epidermoide de esófago, mayoritariamente como resultado de la exposición al tabaco.
Los factores de riesgo más asociados al desarrollo de adenocarcinoma de esófago son:
- Reflujo gastroesófagico.
- Obesidad.
- Infección por H. pylori.
- Sexo masculino (7:1).
- Extracción social baja.
- Dieta: déficits nutritivos, hipovitaminosis, ingesta de alimentos con alto contenido de nitrosaminas (carne conservada, pescado ahumado, seco…).
- Tabaco.
El adenocarcinoma de esófago distal y de la unión gastroesofágica surge típicamente en un epitelio con metaplasia, circunstancia conocida como esófago de Barret. Esta condición premaligna se caracteriza por la presencia de un epitelio columnar que abarca a tres o más centímetros del esófago tubular distal, ya sea en presencia o en ausencia de hernia de hiato. El esófago de Barret es dos veces más prevalente en varones que en mujeres, y su frecuencia se incrementa con la edad. Pese a asociarse con la enfermedad por reflujo crónico, su verdadera causa es desconocida. Aproximadamente el 60% de los casos de adenocarcinoma de esófago distal o de la unión gastroesofágica presentan evidencia de esófago de Barret. El manejo habitual de los pacientes con esófago de Barret es el seguimiento mediante la realización de endoscopias periódicas y biopsias para ver el grado de degeneración del tejido (displasia). En los casos de displasia de alto grado se recomienda un seguimiento más intenso, incluso la resección quirúrgica.
Prevención
Como resulta lógico pensar, la prevención pasa por evitar los factores de riesgo asociados al desarrollo de cáncer de esófago.
No se ha descrito ningún programa de detección precoz (screening) eficaz en la población sana, ni existen datos concluyentes que lo apoyen.
En el caso de existencia de esófago de Barret (trastorno en el cual el revestimiento del esófago presenta daño causado por irritación a causa de los ácidos gástricos que se han filtrado hacia el mismo), es aconsejable la realización periódica de endoscopia (observación del tubo digestivo mediante un tubo flexible) con toma de biopsia (extracción de una muestra de tejido de la zona para estudio al microscopio) con el fin de detectar cambios premalignos (displasia) de forma precoz. En los casos de displasia de alto grado se recomienda un seguimiento más intenso, incluso la resección quirúrgica.
Signos y síntomas al diagnóstico
En las etapas iniciales de la enfermedad, el cáncer de esófago habitualmente es asintomático, por lo que su diagnóstico suele ser casual durante el estudio de otros problemas de salud.
Los síntomas más frecuentemente asociados al cáncer de esófago, por los que el paciente acude al médico, son:
- Disfagia: dificultad para tragar o sensación de que el alimento se ha quedado detenido en la garganta o en el tórax. Inicialmente la disfagia es para alimentos sólidos, siendo posteriormente, conforme progresa la enfermedad, para líquidos.
- Pérdida de peso: provocada por la imposibilidad para alimentarse adecuadamente, y por una pérdida de apetito y cambios en el metabolismo inducidos por la enfermedad.
- Dolor: se localiza habitualmente en el tórax, por detrás del esternón. Se trata de un síntoma inespecífico, pues puede aparecer en procesos benignos del esófago, como en el reflujo gastroesofágico. Si aparece en un paciente con cáncer de esófago suele asociarse a un tumor de gran tamaño.
- Síntomas respiratorios: tos e infecciones respiratorias. Suele ser derivado de la afectación del árbol respiratorio secundaria al tumor esofágico. Si aparece en un paciente con cáncer de esófago suele asociarse a un tumor avanzado.
- Otros síntomas: sangrado, disfonía (ronquera) e hipo.
Es importante resaltar que estos síntomas también pueden estar causados por otras enfermedades del esófago, o por otras causas menos serias. En caso de presentar alguno de estos síntomas debe consultar con su médico a la mayor brevedad posible, pues sólo un médico puede discernir con seguridad sobre su trascendencia.
Estudios diagnósticos
Una vez que consulte a su médico, éste le interrogará sobre sus síntomas y su historial médico previo. Igualmente le realizará un examen físico completo.
Posteriormente, y basándose en las sospechas diagnósticas, en el estudio del cáncer de esófago se pueden realizar diferentes pruebas diagnósticas entre las que podemos incluir:
- Análisis de sangre, incluyendo pruebas de función renal, hepática. Es importante la evaluación nutricional del paciente previa a la toma de decisiones en el tratamiento, así como en el transcurso del mismo, con el fin de favorecer su éxito.
- Tránsito esofago-gastro-duodenal: estudio radiográfico con contraste (habitualmente bario). Tras ingerir el contraste, éste recubre toda la pared de esófago y estómago marcando su contorno, permitiendo así apreciar, mediante la realización de radiografías, si existe alguna lesión que haga sospechar la existencia de un cáncer.
- Endoscopia: observación del tubo digestivo mediante un tubo flexible. La endoscpia del esófago se denomina esofagoscopia. El tubo flexible permite, mediante una luz y una camara en su extremo, visualizar las paredes del esófago. En caso de que se observe alguna lesión sospechosa, se procede a tomar una biopsia (extracción de una muestra de tejido de la zona para estudio al microscopio). En algunas ocasiones la lesión esofágica provoca el estrechamiento del esófago, impidiendo así el paso del endoscopio, lo que resta utilidad a esta prueba.
- Ecografía transesofágica (ecoendoscopia): observación de las paredes del esófago mediante un endoscopio al que se le acopla una sonda de ecografía. Ayuda a conocer la extensión local del tumor (profundidad que alcanza en la pared del esófago, extensión a ganglios cercanos y extensión a estructuras vecinas). Permite toma de biopsias tanto de la mucosa del esófago como de ganglios linfáticos regionales sospechosos.
- Tomografía Axial Computerizada (TAC) de tórax y abdomen: permite conocer, basándose en su tamaño, la extensión local del tumor, la posible afectación de ganglios cercanos, y la extensión a otros órganos (pulmón, hígado...).
- Tomografía de Emisión de Positrones (PET): estudio del cuerpo entero que ayuda a conocer la extensión de la enfermedad (local y a distancia), basándose no en el tamaño de las estructuras, sino en su comportamiento metabólico. Habitualmente es una técnica complementara a la TAC. Es especialmente útil para evaluar la afectación de ganglios linfáticos y metástasis a distancia ocultas mediante otras técnicas, evitando así la agresividad de tratamientos locales (quimioterapia, radioterapia, y cirugía) en pacientes con enfermedad diseminada.
- Pruebas de función respiratoria: con el fin de prevenir las posibles complicaciones respiratorias que puedan derivarse del tratamiento.
- Broncoscopia: observación del árbol respiratorio mediante un endoscopio para descartar alteraciones derivadas de la extensión del tumor esofágico. Esta técnica se realiza habitualmente ante tumores que afectan a la porción de esófago situada por encima de la bifurcación traqueal (carina).
Otras técinas que en ocasiones pueden resultar útiles en el diagnóstico y estudio del cáncer de esófago son la laringoscopia (exámen larígeo mediante espejo ó laringoscopio), la toracoscopia (procedimiento quirúrgico para la valoración de los órganos intratorácicos en busca de zonas anormales), y la laparoscopia (procedimiento quirúrgico para examinar los órganos intraabdominales buscando signos de enfermedad), esta última a considerar en casos seleccionados de tumores localizados en la unión esofagogástrica.
Tipos histológicos
Los principales tipos histológicos de cáncer de esófago son:
- Carcinoma escamoso o epidermoide: derivado de las células planas (escamosas) de la mucosa (parte más superficial de la pared) del esófago. Su incidencia ha decrecido de forma muy notable en los últimos 20 años.
- Adenocarcinoma: derivado de células glandulares. El factor causante más importante es el esófago de Barret (trastorno en el cual el revestimiento del esófago presenta daño causado por irritación a causa de los ácidos gástricos que se han filtrado hacia el mismo), que provoca que la mucosa habitual del esófago se cambie por otra de tipo glandular. Es frecuente en el tercio inferior del esófago y en la unión esofagogástrica. Su incidencia se ha visto aumentada en las últimas décadas.
Existen tumores malignos esofágicos no epiteliales (no carcinomas), de presentación infrecuente, entre los que podemos destacar el leiomisarcoma (derivado de la musculatura del esófago).
Clasificados como tumores benignos esofágicos se encuentran, entre otros, el papiloma escamoso, el adenoma esofágico, y los pólipos.
Estadios
La clasificación del cáncer de esófago, en su última actualización de 2017, incluye a los carcinomas de la unión esofagogástrica, y diferencia a los carcinomas epidermoides y a los adenocarcinomas en dos sistemas de clasificación diferentes.
Existen cuatro grados de diferenciación del tumor primario:
- X: desconocido.
- 1: bien diferenciado.
- 2: moderadamente diferenciado.
- 3: pobremente diferenciado.
Estos grados de diferenciación, junto con el tipo histológico del tumor primario (epidermoide o adenocarcinoma) y la clasificación TNM (T, tumor primario; N, ganglios linfáticos regionales; M, metástasis a distancia) determinan el estadio de la enfermedad según el consenso alcanzado en 2017 por el AJCC (Comité Estadounidense Conjunto sobre el Cáncer) y la UICC (Unión Internacional Contra el Cáncer). Si bien las clasificaciones de T, N y M, son comunes para los tumores esofágicos, independientemente de su histología, su combinación para la definición de los estadios de la enfermedad es diferente en función del tipo histológico. Del mismo modo, la agrupación por estadios puede ser diferente al ser clínica, en base a los hallazgos en los estudios diagnósticos, o patológica, en base a los hallazgos resultantes del exámen de la pieza quirúrgica tras resección.
Para una mejor comprensión, en la siguiente calsificación por estadios se han agrupado las histologias epidermoide y adenocarcinoma, así como los diferentes grados de diferenciación, por lo que la clasificación aquí descrita resulta una simplificación de la actualmente establecida:
- Estadio 0: también denominado carcinoma in situ. El cáncer se localiza sólo en la parte más superficial de la mucosa esofágica, sin sobrepasarla.
- Estadio I: Tumores bien diferenciados, sin infiltración ganglionar locorregional por metástasis, que alcanzan como máximo la capa muscular propia sin sobrepasarla*.
- Estadio II: El tumor no alcanza la capa adventicia, asociando un máximo de dos ganglios linfáticos locorregionales infiltrados por metástasis; ó alcanza sin sobrepasar la capa adventicia sin presentar ganglios linfáticos con metástasis*.
- Estadio III: El tumor afecta a la capa adventicia, asociando un máximo de 2 ganglios linfáticos locorregionales infiltrados por metástasis; o presenta afectación ganglionar en más de 2 y menos de 7 ganglios, independientemente de la profundidad de invasión del tumor sin que éste afecte a estructuras adyacentes*.
- Estadio IV: El tumor compromete a estructuras adayacentes, o presenta una importante afectación locorregional ganglionar (siete o más ganglios afectos), o se ha extendido a distancia (a otros órganos del cuerpo).
* En los estadios I a III pueden existir diferencias en las categorías T y N incluidas según histología, el grado de diferenciación, la localización del tumor primario y que la estadificación sea clínica o patológica.
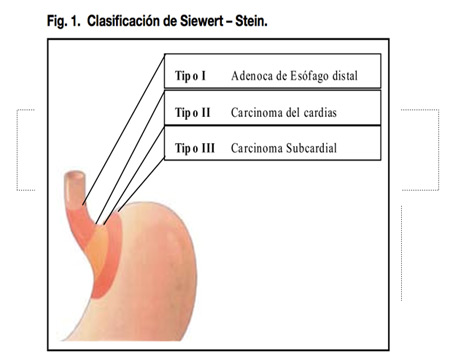
Los tumores de la unión esofagogástrica, dependiendo de sus características anatómicas topográficas basadas en la localización del centro del tumor, se clasifican en (clasificación de Siewert-Stein):
- Tipo I: Es la lesión en la que el centro del tumor se localiza desde 1 cm. por arriba de la línea Z (zona donde la mucosa del esófago, rosado pálida, se convierte a un color rojo salmón propio de la mucosa gástrica), hasta de 5 cm. en sentido oral. También se denomina adenocarcinoma del esófago distal.
- Tipo II: Se localiza desde 1cm por arriba de la línea Z hasta 2 cm. por debajo de esta. También se conoce como Cáncer de Cardias propiamente dicho.
- Tipo III: Se localiza desde los 2cm por debajo de la línea Z hasta 5 cm. en sentido caudal. También se denomina cáncer subcardial.
Factores pronósticos
Otros factores pronósticos que deben de considerarse en la atención del paciente son la longitud del tumor primario, la invasión vasculolinfática (presencia de células malignas en la circulación con potencial capacidad para generar metástasis), existencia de tumor residual viable tras un tratamiento preoperatorio, el margen en la pieza de resección quirúrgica, la extensión de células tumorales más allá de la cápsula del ganglio linfático, y la expresión o amplificación en el tumor primario adenocarcinoma de HER2.
Por otra parte, el estado general y nutricional del paciente, así como la cirugía y el carácter multidisciplinar del tratamiento son factores que influyen en el pronóstico del paciente al condicionar la planificación de la estrategia terapéutica y los resultados de la misma.
Tratamiento: aspectos generales
Existen diferentes opciones de tratamiento para los pacientes con cáncer de esófago. En ocasiones el tratamiento se basa en una sola de estas opciones, mientras que en otros casos el tratamiento óptimo surge de la combinación adecuada de las mismas (tratamiento multidisciplinar). El tratamiento idóneo se deriva del consenso alcanzado en comités en los que las diferentes especialidades (anatomía patológica, radiodiagnóstico, cirugía, medicina digestiva, oncología radioterápica y oncología médica) se encuentran representadas.
Resulta muy importante que la selección de la estrategia de tratamiento antineoplásico específico se realice en un entorno multidiscipinar, tras un consenso alcanzado en un comité entre los diferentes especialistas implicados, en el que de las diferentes opiniones resulte una recomendación que tome en consideración las diferentes alternativas disponibles. Este carácter multidisciplinar debe impregnar la asistencia de los pacientes con cáncer de esófago a lo largo de toda la enfermedad.
Por otra parte, en el cáncer de esófago resulta de especial trascendencia la atención al estado nutricional del pacientes, dado que este puede verse comprometido por la localización y la forma de presentación de la enfermedad. Sólo aquellos pacientes con un estado nutricional adecuado serán tributarios y alcanzarán el máximo beneficio con el menor riesgo de las alternativas de tratamiento disponibles en la enfermedad localizada, así como de las diferentes líneas de tratamiento de la enfermedad avanzada.
Antes de empezar el tratamiento, es conveniente que los pacientes consideren participar en un ensayo clínico (estudio de investigación que procura mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos para pacientes con cáncer).
Existen tres opciones fundamentales de tratamiento para el cáncer de esófago:
Cirugía:
Su objetivo es extirpar el tumor con márgenes libres, es decir, sin dejar enfermedad residual. Se considera indicada en estadios iniciales de la enfermedad (resecable). Es el tratamiento más frecuentemente utilizado para el cáncer de esófago. El tipo de cirugía varía en función del tamaño, localización y extensión de la enfermedad. La esofagectomía es la extirpación quirúrgica de parte o la totalidad del esófago, conectando la parte sana restante al estómago, para así permitir la alimentación del paciente. Es factible la utilización de parte del intestino para realizar la conexión.
En la esofagectomía se incluye la extirpación de los ganglios linfáticos cercanos al esófago, para su estudio al microscopio, con el fin de conocer el grado de extensión de la enfermedad.
En ocasiones puede ser necesaria la realización de una gastrostomía de alimentación, ante imposibilidad para la ingesta de alimentos (condicionada por un estrechez infranqueable del esófago). Esta técnica puede realizarse vía endoscópica o de manera quirúrgica.
Radioterapia:
Consiste en la utilización de radiaciones ionizantes de alta energía para el tratamiento local o locorregional del tumor. La radioterapia se puede emplear como tratamiento único ó formando parte de una estrategia multidisciplinar (combinada con la cirugía y/o la quimioterapia).
Se utiliza con intención curativa, en estadios iniciales de la enfermedad, ó con intención paliativa, en estadios avanzados, para aliviar síntomas tales como el dolor y la disfagia.
Existen dos modalidades de tratamiento radioterápico:
- Radioterapia externa: consiste en la utilización de una máquina fuera del cuerpo para enviar la radiación al área concreta que se desea tratar.
- Radioterapia interna: en ésta, una sustancia radioactiva se coloca (mediante un sistema sellado) muy cerca o dentro del tumor, permitiendo así alcanzar más dosis de radiación con menores efectos secundarios sobre los tejidos sanos. En el cáncer de esófago generalmente se utiliza para el tratamiento de la disfagia.
Quimioterapia:
Consiste en la introducción de un fármaco al torrente sanguíneo (quimioterapia sistémica) para eliminar las células cancerosas de todo el cuerpo (dentro y fuera del esófago).
La quimioterapia se puede emplear como tratamiento único ó formando parte de una estrategia multidisciplinar (combinada con la cirugía y/o la radioterapia). Su uso puede ser mediante la adminsitración de un agente único o mediante la combinación de varios fármacos de quimioterapia. Recientemente se ha demostrado la seguridad y la eficacia de la combinación de quimioterapia e inmunoterapia.
La quimioterapia se utiliza con intención curativa, en estadios iniciales de la enfermedad, ó con intención paliativa, en estadios avanzados, pudiendo existir diferentes líneas de tratamiento en este último supuesto.
Inmunoterapia:
La inmunoterapia es una estrategia terapéutica que trata de revertir los mecanismos que el tumor utiliza para frenar la respuesta inmune natural del individuo tendente a evitar el desarrollo tumoral.
Estudios recientes de inmunoterapia han abierto la oportunidad a que esta estrategia de tratamiento se incorpore al arsenal terapéutico frente al carcinoma de esófago.
Recientemente, en el contexto de la enfermedad localmente avanzada resecable, la inmunoterapia adyuvante a la quimiorradioterapia neoadyuvante y cirugía posterior, ha demostrado aumentar el tiempo de supervivencia libre de recaída en quellos pacientes con enfermedad residual en el análisis histopatológico de la pieza resecada.
También recientemente, y en el contexto de la enfermedad avanzada, la combinación de quimioterapia asociada a inmunoterapia , así como la inmunoterapia combinada exclusiva se han demostrado ser seguros y superiores en términos de supervivencia a la quimioterapia aislada. Por otra parte la inmunoterapia en segunda línea de tratamiento ha demostrado beneficio frente a las alternativas disponibles de quimioterapia tras el fracaso a tratamiento previo de primera línea en el que no se hubiera incluido un agente inmunoterápico.
Otros tratamientos con posible indicación en el cáncer de esófago son la terapia láser (destrucción del tumor con láser), y la colocación de prótesis esofágicas (stent), consistente en la implantación endoscópica de un tubo expandible. Esta última técnica se utiliza para resolver la estrechez esofágica provocada por el tumor y permitir así la adecuada alimentación del paciente.
Cualquiera que sea la opción de tratamiento considerada, ésta deberá de ir acompañada del oportuno tratamiento de soporte. Dentro del denominado tratamiento de soporte se incluye el manejo de aspectos tales como la nutrición, el control del dolor, el apoyo psicológico, así como todos aquellas circunstancias que puedan impactar en la calidad de vida del paciente, desde el diagnóstico, durante el tratamiento, y en la evolución posterior de la enfermedad.
Tratamiento. Estadios Localizados
Por estadios localizados de cáncer de esófago entendemos los estadios I, II, y III. En estos estadios localizados el objetivo del tratamiento es la curación de la enfermedad.
El tratamiento fundamental es la cirugía. En la mayoría de pacientes con cáncer de esófago estadio I la cirugía exclusiva es el tratamiento estándar, salvo en casos con diagnóstico en etapas muy tempranas de la enfermedad en los que se puede plantear la resección endoscópica. No obstante, cabe destacar que el diagnóstico de la enfermedad en etapas tan precoces es un hecho infrecuente.
En los casos más habituales de diagnóstico de la enfermedad, en estadios II y III, ante los no óptimos resultados de tratamiento quirúrgico aislado, ha existido un interés creciente por utilizar un tratamiento multidisciplinar. En muchas ocasiones se necesita de la combinación de la utilización de quimioterapia y/o radioterapia, con el objetivo de mejorar los resultados obtenidos solamente con la cirugía. La mayoría de estos pacientes son tratados inicialmente con quimioterapia o con la combinación de la quimioterapia y radioterapia previamente al tratamiento quirúrgico.
No existen datos que justifiquen el uso de la quimioterapia y/o la radioterapia como tratamiento adyuvante posterior a la resección completa de un cáncer de esófago. Sin embargo, en determinados casos de adenocarcinoma de la unión esofagogástrica está justificado el uso de la combinación de la quimiorradioterapia adyuvante posterior a la cirugía, así como de la quimioterapia previa y posterior a la cirugía con el fin de mejorar los resultados obtenidos con el tratamiento quirúrgico exclusivo. Del mismo modo, en casos seleccionados de adenocarcinoma de tercio inferior de esófago se considera el uso de quimioterapia previa y posterior al tratamiento quirúrgico con intención curativa.
Recientemente se ha demostrado la seguirdad y el beneficio, en términos de incremento de la supervivencia sin recaida de enfermedad, derivado del uso de inmunoterapia con nivolumab en aquellos pacientes que, habiendo sido tratados con quimiorradioterapia previa a la resección quirurgica, presenten tumor residual en el análisis histopatológico de la pieza resecada. Consecuentemente en aquellos pacientes con enfermedad localmente avanzada y resecable en los que se recomiende el tratamiento con quimiorradioterapia neoadyuvante a cirugía, se debe recomendar, siempre que no existan contraidicaciones ni respuesta completa patológica al tratamiento previo, el uso de inmunoterapia con nivolumab adyuvante. Esta indicación de tratamiento con inmunoterapia adyuvante no requiere de la selección previa de los pacientes mediante la determinación de un biomarcador predictivo.
Dado que existen diferentes estrategias válidas de tratamiento, es posible que se ofrezca la opción de participar en un estudio con el objeto de evaluar las diferentes alternativas terapéuticas.
En aquellos casos en los que, pese a ser una enfermedad localizada, existen criterios que contraindiquen la cirugía, el tratamiento habitual consiste en la radioterapia, la quimioterapia, o la combinación de quimioterapia y radioterapia con intención radical. Los tumores no resecables por afectar a las estructuras cercanas al esófago, o los pacientes no operables por enfermedades asociadas, son ejemplos en los que se plantea esta estrategia de tratamiento.
En aquellos pacientes en los que exista una imposibilidad para la ingesta de alimentos (condicionada por un estrechez infranqueable del esófago), puede ser necesaria la implantación de una prótesis esofágica ó la realización de una gastrostomía de alimentación previa al inicio del tratamiento definitivo del tumor.
Ver apartado Tratamiento: aspectos generales
Tratamiento. Estadios Avanzados
Por estadios avanzados de cáncer de esófago entendemos el estadio IV.
El objetivo del tratamiento es la paliación (alivio de síntomas con mejoría en la calidad de vida), tratando igualmente de prolongar la supervivencia del paciente.
Hasta hace muy poco tiempo el tratamiento recomendado era, siempre que el paciente reuniera las condiciones oportunas (estado general conservado, ausencia de comorbilidades,…), el uso de un doblete de quimioterapia combinada.
Recientemente se ha demostrado la seguridad y el beneficio en términos de supervivencia, frente al uso de doblete de quimioterapia exclusivo, de la combinación de quimioterapia e inmunoterapia (nivolumab o pembrolizumab, carcinoma epidermoide y adenocarcinoma) así como de la combinación de inmunoterapia exclusiva (nivolumab e ipilimumab, carcinoma epidermoide). Estos resultados se han alcanzado en grupos seleccionados de pacientes en los que es necesaria la determinación previa al inicio del tratamiento de un biomarcador (PD-L1) que predice el beneficio de la inmunoterapia. Estas evidencias han provocado que actualmente, en ausencia de contraidicaciones y en presencia del biomarcador anteriormente comentado, la inmunoterapia combinada con la quimioterapia se considere el tratamiento de elección en primera línea en el carcinoma de esófago avanzado.
Por otra parte, y para pacientes con carcinoma epidermoide que no hayan recibido tratamiento previo con inmnunoterapia en primera línea, el tratamiento con inmunoterapia con nivolumab ha demostrado mejores resultados, en términos de supervivencia, que las alternativas de quimioterapia disponibles en segunda línea, no siendo necesario para su uso la selección por biomarcador. En aquellos casos en los que los pacientes hayan recibido inmunoterapia en primera línea, existen diferentes alternativas de quimioterapia en segunda línea.
Más recientemente, también para la histología de carcinoma epidermoide, otros agentes inmunoterápicos (tislelizumab, camrelizumab, sintilimab, toripalimab) también han demostrado su beneficio en estos escenarios, ya sea de primera línea (combinados con quimioterapia) o de segunda línea (de forma aislada) de tratamiento.
En el supuesto de histología adenocarcinoma, el tratamiento en líneas sucesivas del cáncer de esófago se justifica en las evidencias y se orienta de forma similar al del adenocarcinoma gástrico.
Con el objeto de mejorar la sintomatología del paciente (dolor, imposibilidad para la ingesta de alimentos...) puede estar indicado el uso de radioterapia externa, radioterapia interna, terapia láser, prótesis esofágicas, y cirugía paliativa.
Ver apartado Tratamiento: aspectos generales
Seguimiento
En el caso de remisión de la enfermedad, se recomienda la realización de un seguimiento periódico que debe incluir:
- Entrevista médica.
- Exploración física.
- Análisis sanguíneos.
- Pruebas de imagen.
Ver apartado Estudios diagnósticos.
El objeto de este seguimiento periódico es detectar, en caso de que se produzca, precozmente la recaída, con el fin de instaurar un tratamiento rápido y con mayores opciones de éxito.




