Los Avances en Cáncer Hereditario y Consejo Genético
El cambio de paradigma en el abordaje de los síndromes de predisposición hereditaria al cáncer con la introducción de los nuevos avances terapéuticos constituye el reto actual de las consultas y unidades de cáncer familiar y hereditario. Estas unidades han tenido que dar respuesta sin demora a la solicitud de estudios genéticos para seleccionar candidatos a estos nuevos fármacos, a la vez que se sigue ofreciendo el proceso de asesoramiento sobre las implicaciones personales y familiares de este tipo de estudios.
Asimismo, el crecimiento del número de estudios genéticos predictivos en línea germinal y somática para seleccionar terapias y la complicación de los modelos de susceptibilidad hereditaria se vislumbran como los retos futuros de los oncólogos médicos de estas consultas y unidades.
A los avances más importantes en este tipo de cáncer, la Sociedad Española de Oncología Médica (SEOM) le dedica este comunicado en el mes de abril dentro de su campaña de comunicación “En Oncología cada avance se escribe en Mayúsculas”, que se puso en marcha en 2013 con el objetivo de dar a conocer la evolución y los avances médicos que se han sucedido en las últimas décadas en el tratamiento de los diferentes tumores, y que mensualmente y desde entonces emite notas de prensa con los hitos más destacados en las diferentes patologías oncológicas.
Las familias con una predisposición hereditaria a cáncer se caracterizan por presentar múltiples casos de un mismo tumor o múltiples casos de varios tumores relacionados (mama-ovario o colon-útero como asociaciones más frecuentes), que ocurren a edades relativamente jóvenes y a menudo afectando a varias generaciones. Cuando se sospeche una predisposición hereditaria a cáncer es importante que sea remitida a una unidad de cáncer familiar, donde se evalúa el riesgo individual y familiar, se valora la utilidad de estudios genéticos y se sugieren medidas preventivas y terapéuticas apropiadas para cada individuo.
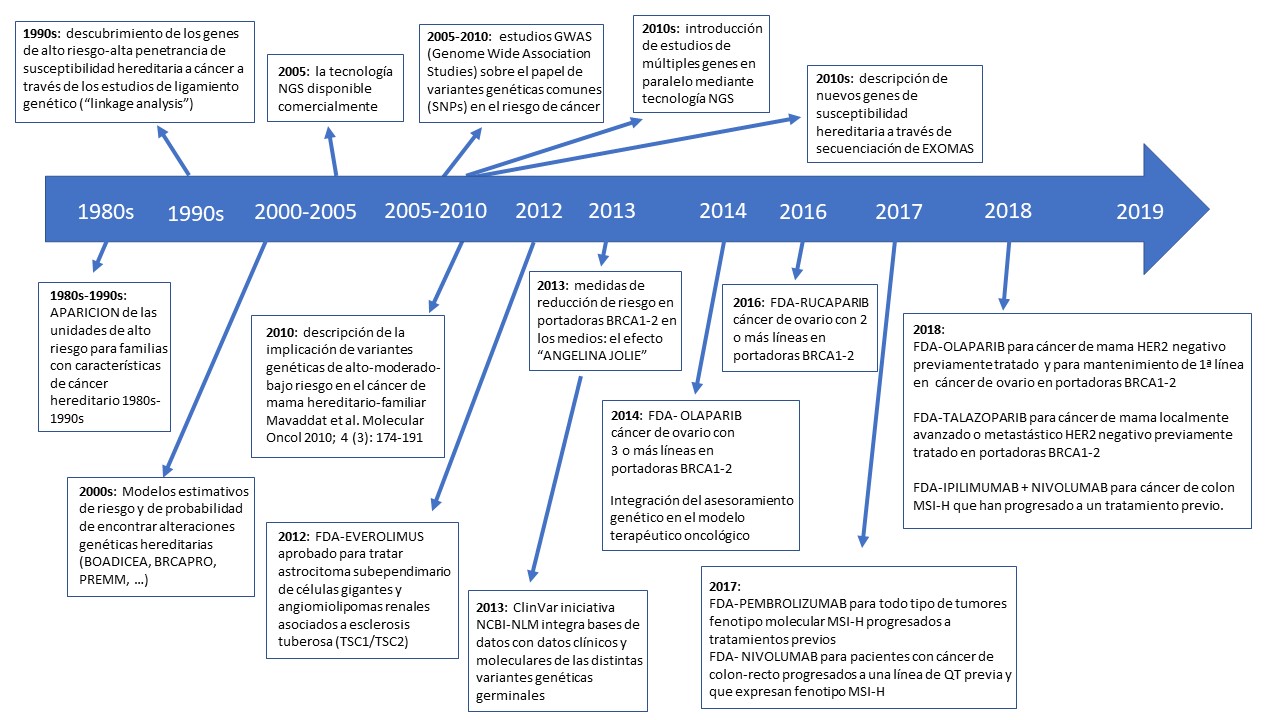
Sin conocer aún las bases moleculares de la predisposición hereditaria al cáncer, ciertas recomendaciones, como las mastectomías preventivas en mujeres con una dramática historia familiar o las colectomías profilácticas en individuos que presentaban poliposis adenomatosa del colon, se comenzaron a practicar en la segunda mitad del siglo XX. De este germen surgirán posteriormente las consultas de alto riesgo de cáncer y las consultas de cáncer hereditario que se han desarrollan ampliamente en España a partir de la entrada en el siglo XXI. Precisamente en el año 2001 se constituye la Sección de Cáncer Hereditario de SEOM, grupo pionero y referente nacional para los profesionales sanitarios que trabajan en esta área.
En la década de los 90, se descubren los genes de susceptibilidad hereditaria a las condiciones más comunes, como la poliposis adenomatosa familiar (gen APC, año 1991), el síndrome de Lynch (genes MMR, año 1993), neoplasia endocrina múltiple tipo 2 (gen RET, año 1993) o el síndrome de cáncer de mama-ovario hereditario (BRCA1-2, año 1994-1995).
El descubrimiento de los marcadores moleculares de estas condiciones hereditarias supuso un avance cualitativo importante, ya que, a partir de ese momento, en las familias con una susceptibilidad hereditaria asociada a una variante genética se podía clasificar a los individuos en portadores y no portadores. A los primeros se les ofrecería medidas de reducción de riesgo y a los segundos se les aseguraba que no debían realizar ningún control extraordinario. Las estrategias preventivas que se proponen para los individuos en riesgo de una condición hereditaria sigue siendo la medida más eficaz para evitar el impacto del cáncer sobre ellos.
Tras la experiencia acumulada en la primera década de estudios genéticos, en los primeros años 2000 se desarrollaron algoritmos bioinformáticos para predecir qué individuos podrían ser portadores de una alteración hereditaria como BRCA1-2 (CancerGene/ BRCAPRO, Tyrer-Cuzick, BOADICEA) o los genes MMR asociados al síndrome de Lynch (MMPRO, PREMM). Estas estimaciones siguen siendo hoy muy útiles para seleccionar candidatos a estudios genéticos, y por otra parte orientan objetivamente sobre el nivel de riesgo de cáncer de cada individuo, cuestión crucial para recomendar las medidas preventivas oportunas.
Grandes proyectos colaborativos internacionales puestos en marcha en los años 90, como el proyecto Genoma Humano y otras iniciativas posteriores, permitieron el desarrollo de técnicas de secuenciación cada vez más rápidas, sensibles y baratas. De esta manera en 2005 se comercializó por primera vez la Secuenciación de Nueva Generación (NGS), estándar de análisis genético actual. Esta tecnología rápida, sensible y barata ha permitido incorporar a la práctica clínica reciente los denominados paneles genéticos. Se trata de estudios genéticos múltiples realizados en paralelo y generalmente dirigidos a un fenotipo o tipo de cáncer hereditario concreto que tratan de explicar el mecanismo de susceptibilidad hereditario subyacente.
La NGS ha permitido encontrar nuevos mecanismos de susceptibilidad hereditaria al cáncer no sólo a través del estudio de múltiples genes (paneles genéticos) sino extendiendo el análisis a todos los genes (estudios de exoma) e incluso llegando a analizar todo del ADN (estudios genómicos). Descubrimiento de genes como MAX (predisposición a feocromocitoma/ paraganglioma) o POT1 (predisposición a sarcoma) no hubieran sido posible sin este tipo de abordajes.
Un cambio en el paradigma de la susceptibilidad hereditaria al cáncer tuvo lugar a final de la primera década de 2000 cuando se describió el papel de variantes genéticas comunes en la población general (denominadas SNPs) que podían actuar como modificadores del riesgo de cáncer de mama. Estos estudios han servido de base para el desarrollo de modelos matemáticos denominados escalas de riesgo poligénico, que podrían llegar a explicar hasta la mitad del riesgo familiar del cáncer de mama. En el futuro, es muy probable que los criterios para llevar a cabo el cribado mamográfico en la población dependan de este tipo de puntuación poligénica más que las franjas de edad que actualmente empleamos.
Terapéutica, nueva era
En 2012 se inició una nueva era en los síndromes de predisposición hereditaria al cáncer cuando se aprobó el fármaco Everolimus para tratar el astrocitoma subependimario y los angiomiolipomas que aparecen en la esclerosis tuberosa. Los angiomiolipomas renales avanzados que no son subsidiarios de tratamiento quirúrgico son la principal causa de mortalidad de estos pacientes y este tratamiento ha supuesto una alternativa eficaz para reducir su tamaño (41% de los casos respondían al tratamiento).
A esta aprobación han seguido otras en los siguientes años relacionadas con síndromes hereditarios de cáncer. Los fármacos y datos de actividad representativos de los mismos se resumen a continuación:
- 2014.- Aprobación de Olaparib para mujeres portadoras de mutaciones BRCA1-2 con cáncer de ovario recidivado tratado con 3 o más líneas previas de quimioterapia. El empleo del fármaco en régimen de mantenimiento consiguió aumentar el tiempo hasta la progresión de la enfermedad en 7 meses (pasó de 4 a 11 meses).
- 2016.- Aprobación del Rucaparib para mujeres portadoras de mutaciones BRCA1-2 con diagnóstico de cáncer de ovario tratado con 2 o más líneas de quimioterapia. Un 53% de esta población previamente tratada obtuvo una respuesta objetiva con reducción del tamaño tumoral. La duración mediana de la misma fue de 9 meses.
- 2017.- Aprobación de Pembrolizumab para tratamiento de pacientes con tumores sólidos pediátricos o de adultos con alteraciones moleculares específicas denominada “inestabilidad de microsatélites”. Se trataba de pacientes que habían progresado a un tratamiento estándar. Un subgrupo de estos pacientes es el que corresponde al Síndrome de Lynch. El estudio realizado consiguió una respuesta objetiva del tumor en el 40% de los pacientes y esta respuesta duró 6 meses o más en el 78% de los casos.
- Aprobación de Nivolumab para tratamiento de pacientes con cáncer colorrectal metastásico con inestabilidad de microsatélites que ha progresado al menos a una línea de quimioterapia estándar. Con una tasa de respuestas del 28%, un 67% de ellas duró 6 o más meses.
- 2018.- Aprobación de Olaparib para mujeres portadoras de mutaciones BRCA1-2 con diagnóstico de cáncer de mama metastásico HER2 negativo que han sido tratadas previamente con quimioterapia. El tiempo hasta la progresión de las pacientes tratadas con este fármaco llegó hasta los 7 meses comparado con 4,2 meses en las pacientes que recibieron quimioterapia convencional. También Olaparib ha sido aprobado en 2018 como tratamiento de mantenimiento de primera línea para mujeres portadoras BRCA 1-2 con cáncer de ovario.
Aprobación de Nivolumab + Ipilimumab para tratamiento de pacientes con cáncer colorrectal con inestabilidad de microsatélites que han progresado al menos a una terapia estándar. Con una tasa de respuestas del 46%, el 89% de los pacientes que respondieron lo hicieron durante 6 o más meses.
Aprobación de Talazoparib en mujeres portadoras de mutaciones BRCA1-2 con diagnóstico de cáncer de mama metastásico HER2 negativo tratadas con no más de 3 líneas de quimioterapia previas. Las mujeres tratadas con Talazoparib tardaron en progresar 8 meses comparados con los 5 meses de las que recibieron quimioterapia convencional.




