¿Qué es el cáncer y cómo se desarrolla?
Índice de navegación
AUTORES:
Dr. Javier Puente
Dr. Guillermo de Velasco
¿Qúe es el cáncer?
El término cáncer engloba un grupo numeroso de enfermedades que se caracterizan por el desarrollo de células anormales, que se dividen, crecen y se diseminan sin control en cualquier parte del cuerpo.
Las células normales se dividen y mueren durante un periodo de tiempo programado. Sin embargo, la célula cancerosa o tumoral “pierde” la capacidad para morir y se divide casi sin límite (Figura 1). Tal multiplicación en el número de células llega a formar unas masas, denominadas “tumores” o “neoplasias”, que en su expansión pueden destruir y sustituir a los tejidos normales.
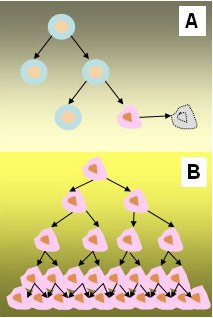 Figura 1:
Figura 1:
A. Las células normales se dividen de forma controlada. Cuando una célula normal desarrolla mutaciones u otras alteraciones que no pueden ser adecuadamente reparadas activa su propio programa de muerte celular para así controlar su desarrollo y crecimiento. Este proceso es conocido como “apoptosis”.
B. Las células cancerosas desarrollan mutaciones que no son reparadas y pierden la capacidad para morir.
Algunos cánceres pueden no formar tumores, como sucede típicamente en los de origen sanguíneo. Por otra parte, no todos los tumores son “malignos” (cancerosos). Hay tumores que crecen a un ritmo lento, que no se diseminan ni infiltran los tejidos los vecinos y se los considera “benignos”.
El número total de nuevos casos de cáncer en España en el año 2019 alcanzará los 277.234, en comparación con los 247.771 casos diagnosticados en el año 2015: 148.827 en varones y 98.944 en mujeres. Los cánceres más frecuentes diagnosticados en España en 2019 serán los de colon y recto (44.937 nuevos casos), próstata (34.394), mama (32.536), pulmón (29.503) y vejiga urinaria (23.819).
En los últimos 20 años, el número de tumores diagnosticados ha experimentado un crecimiento constante en España debido no sólo al aumento poblacional, sino también a las técnicas de detección precoz y al aumento de la esperanza de vida (ya que el riesgo de desarrollar tumores aumenta con la edad).
Aunque el riesgo de desarrollar un cáncer ha aumentado, afortunadamente el riesgo de mortalidad por cáncer ha ido disminuyendo de forma considerable en las últimas dos décadas. A pesar de que alrededor del 50% de los enfermos diagnosticados de cáncer en España viven más de 5 años, aquellos que padecen cáncer avanzado suelen tener supervivencias mucho más cortas. El comportamiento, pronóstico y tratamiento de los diversos tipos de cáncer, incluso dentro de las distintas fases evolutivas de un mismo tumor, son muy variables.
¿Cómo se diagnostica y qué aspecto tiene?
Gracias a las técnias de screening poblacional o cribado cada vez de detectan más tumores en estadios precoces sin que hayan dado lugar a síntomas y por lo tanto con unos resultados mucho mejores.
Las manifestaciones derivadas de la presencia del tumor pueden ser muy variadas, desde un bulto de rápido crecimiento, tos o ronquera persistentes o sangrado digestivo. Conviene recordar que la gran mayoría de estos signos o síntomas son comunes con otras enfermedades (más leves en general). Por lo tanto dependiendo de los síntomas se realizarán un determinado tipo de pruebas encaminadas a realizar el diagnóstico.
Generalmente, el diagnóstico diferencial (valorar las posibles causas de un síntoma o signo) comenzará por la anamnesis (interrogatorio médico) y la exploración física. Posteriormente puede requerir investigaciones analíticas y algunas pruebas de imagen como radiografía o escáner. En ocasiones los resultados pueden ser sugestivos de su existencia, al descubrir, por ejemplo, un nódulo mamario en la exploración o en una mamografía, una masa pulmonar en una radiografía o un marcador tumoral elevado (Figura 2, A).
Sin embargo, para un diagnóstico de certeza es imprescindible la confirmación histológica, que lleva acabo el patólogo analizando el tumor a través del microscopio (Figura 2, B). Para ello siempre deberá extraerse y analizarse una muestra del tejido tumoral, con procedimientos como la punción-aspiración o la biopsia.
Muy excepcionalmente, como puede suceder en algunos hepatocarcinomas o tumores cerebrales, puede llegar a prescindirse del diagnóstico patológico.

Figura 2.
A. Aspecto radiológico, en la tomografía computerizada (TC), de un carcinoma de pulmón.
B. Aspecto microscópico por el que se confirma un tumor de pulmón cuya histología es adenocarcinoma.
Tipos de cáncer
El tipo de cáncer se define entre otras cosas por el tejido u órgano en el que se ha originado. Así por ejemplo, un cáncer de colon que dio lugar a metástasis hepáticas sigue denominándose cáncer de colon, y no cáncer hepático.
Desde una perspectiva estricta pueden definirse tantos tipos de cánceres como enfermos, cada uno con sus alteraciones moleculares y celulares específicas, pero de forma sintética se agrupan por el tejido que los dio origen:
- Carcinomas. Se trata de cánceres que se originan a partir de células epiteliales. Estas son células que tapizan la superficie de órganos, glándulas o estructuras corporales. Representan más del 80% de la totalidad de los cánceres, incluyendo las variedades más comunes de cáncer de pulmón, mama, colon, próstata, páncreas y estómago, entre otros.
- Sarcomas. Son cánceres que se forman a partir del llamado tejido conectivo o conjuntivo, del que derivan los músculos, los huesos, los cartílagos o el tejido graso. Los más frecuentes son los sarcomas óseos.
- Leucemias. Son cánceres que se originan en la médula ósea, que es el tejido encargado de mantener la producción de glóbulos rojos, blancos y plaquetas. Las alteraciones en estas células pueden producir, respectivamente, anemia, infecciones y alteraciones de la coagulación (sangrados o trombosis).
- Linfomas. Se desarrollan a partir del tejido linfático, como el existente en ganglios y órganos linfáticos.
Estos términos se acompañan frecuentemente de un prefijo que describe el tipo de célula que lo ocasionó, por ejemplo:
- Adeno= glándula
- Condro= cartílago
- Eritro= glóbulo rojo
- Hemangio= vaso sanguíneo
- Lipo= grasa
- Melano= célula pigmentada
- Mio= célula muscular
- Osteo= hueso
El análisis microscópico puede definir subtipos de cáncer. Esto suele ayudar al oncólogo médico a conocer mejor el tumor y entender el pronóstico o tratamiento que puede requerir el paciente.
Entre las células normales y las cancerosas existe un espectro de condiciones morfológicamente diferentes en su análisis microscópico.
La hiperplasia es una situación en la que se produce un aumento en la proliferación celular, manteniéndose la estructura celular normal. Habitualmente es una respuesta normal y reversible a un estímulo irritante.
La displasia es un proceso no canceroso en el cual existe una proliferación excesiva caracterizada por la pérdida de la organización normal de los tejidos, y de la arquitectura celular normal. De ordinario es reversible, pero puede sufrir una transformación carcinomatosa.
Es por ello que las áreas de displasia deben monitorizarse, y a veces, tratarse. El caso más severo de displasia llega a formar el carcinoma “in situ”, confinada dentro de la barrera anatómica más inmediata al lugar en que se inició.
En el proceso de transformación carcinomatosa las células pierden en distinto grado la capacidad de diferenciación o especialización de sus funciones, y además proliferan activamente (entran en “mitosis”), es decir, adquieren características “atípicas”.
Estos cambios morfológicos en las células permiten clasificar a los tumores en diferentes grados, siendo tanto más agresivos cuanto más alto es su grado o indiferenciación (es decir, se parecen menos a la célula de origen).
Finalmente, el creciente desarrollo de las técnicas de biología molecular está permitiendo subclasificar con mucho más detalle los perfiles moleculares de cada tumor.
Así, a través de técnicas como el “next generation sequencing” se pueden estudiar las mutaciones genéticas más frecuentes del tumor o analizar firmas genéticas del tumor. En algunos casos concretos, permite aplicar tratamientos dirigidos o entender mejor el beneficio de determinados tratamientos.
¿Cómo evoluciona?
El cáncer se extiende a los tejidos y órganos vecinos a través de un proceso de invasión, emigrando e infiltrando directamente las áreas contiguas. Es lo que se denomina “invasión local”.
Además, las células tumorales pueden invadir los vasos sanguíneos y linfáticos, y viajar a través de ellos hasta otros órganos o tejidos distantes en los que puede implantarse. Estos nuevos focos de enfermedad son las “metástasis”, o enfermedad “diseminada” o “a distancia”, o “secundaria”, en contraposición al foco inicial del tumor, que se designa como tumor “primario”o “primitivo” (Figura 3).
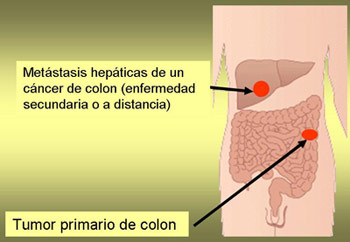
Figura 3. El tipo de cáncer se define por la localización del tumor primario. En el ejemplo, un tumor que se origina en el colon y metastatiza el hígado, sigue siendo un cáncer de colon, no un cáncer hepático.
Ocasionalmente sucede que el cáncer se diagnostica a través de sus metástasis, y no es posible sin embargo detectar el tumor primario; es lo que se conoce como cáncer de origen desconocido, aunque esto es más infrecuente.
Cada tipo de tumor se extiende de forma diferente, dependiendo de su localización y características biológicas.
A veces el patrón de diseminación se explica por la anatomía, y otras, depende de la capacidad de las células tumorales de invadir lugares específicos. La diseminación puede hacerse directamente a través de los vasos sanguíneos, o indirectamente, a través de los vasos linfáticos.
Por medio de estos las células tumorales alcanzan primero los ganglios linfáticos y finalmente el torrente sanguíneo. Los ganglios son unas pequeñas estructuras nodulares que filtran el flujo de la linfa (un líquido claro implicado en el sistema inmunológico) hasta su desembocadura en la circulación sanguínea.
Los ganglios linfáticos se localizan en grupos en diferentes áreas del cuerpo, como el cuello, las ingles, axilas o el mediastino, y su invasión por el tumor determina que aumenten su tamaño, denominándose “adenomegalias” o “adenopatías” de origen tumoral. La inflamación los ganglios linfáticos puede ser consecuencia de otras causas no tumorales.
Fases evolutivas y respuesta al tratamiento
Por cáncer “avanzado” se denomina a un tumor que se encuentra extendido más allá del órgano que lo originó, y habitualmente se halla en situación incurable. Gracias a las nuevas terapias y tratamientos combinados el número de tumores con enfermedad avanzada que se pueden curar es más alto.
También son cánceres avanzados aquellos que por su extensión local son difícilmente tratables mediante abordajes regionales (como la cirugía o la radioterapia). El estudio de extensión de la enfermedad se denomina “estadificación” y las fases evolutivas posibles, “estadios”. Cada estadio está asociado a un pronóstico y generalmente a un tratamiento específico dependiendo del tumor. A mayor estadio pero pronóstico.
Al tratar un cáncer con un tratamiento, se pueden plantear diferentes escenarios: que la enfermedad progrese a pesar del tratamiento, que permanezca estable, que disminuya en su tamaño, o desaparezca. Es lo que calificamos, respectivamente como progresión, estabilización, respuesta parcial, o respuesta completa. En la práctica clínica esta gradación se hace por una serie de criterios cuantitativos bien definidos (habitualmente se emplean los criterios RECIST [Response Evaluation Criteria In Solid Tumors])-, que evalúan cambios en los diámetros de las lesiones tumorales, en las pruebas de imagen, antes y después del tratamiento. Estas pruebas pueden ser equívocas en algunos casos y precisar de estudios adicionales o nuevas pruebas de confirmación. El estado clínico de los pacientes sigue siendo clave independiente del resultado de las pruebas de imagen.
El término de cáncer “recurrente” (o simplemente “recurrencia” o “recidiva”) se refiere a la reaparición de un cáncer tras su curación o remisión completa a un tratamiento. Tal recurrencia puede ser “local”, cuando se produce en el área donde creció el tumor primario, regional, en la vecindad de este, o a distancia.
¿Qué es la estadificación y cómo se realiza?
La estadificación es el medio por el que el médico describe el tamaño del tumor y su grado de diseminación. Es importante porque determina el tipo de tratamiento que será necesario. Se determina a través de pruebas de imagen que estudian las localizaciones de distribución de la enfermedad, como la tomografía computerizada (TAC) o la resonancia magnética (RMN) –entre otras-, y otros procedimientos como la cirugía. Cada tipo de tumor requiere una serie de exploraciones concretas, bien definidas en las guías oncológicas.
Cuando los tumores se encuentran confinados a una sola zona, los tratamientos locales, como la radioterapia o la cirugía, pueden ser suficientes, pero no, sin embargo, cuando han diseminado.
El sistema más utilizado es el denominado TNM (actualmente, séptima edición UICC/AJCC, 2009). A la T (tumor, tamaño) se le da un valor de 1 a 4, de menor a mayor tamaño; a la N (ganglios, “nodes”) se le califica de 0 a 3, donde 0 quiere decir que no hay invasión ganglionar y 3 que hay muchos ganglios afectados; finalmente la M (metástasis) se da como 0 cuando no hay metástasis, y como 1 cuando ha diseminado.
Estos datos TNM sirven para agrupar a los pacientes en cuatro clases (“estadios”), donde generalmente el I son enfermos con tumores pequeños sin afectación ganglionar ni diseminación, el II cuando el tumor invade el tejido próximo, el III cuando hay mayor invasión local y afectación de ganglios linfáticos, y el 4, casos en los que ya se han producido metástasis.
Así por ejemplo, un tumor T4N1M0, estadio III, es un cáncer que ha crecido mucho localmente, llegando a invadir algún ganglio linfático, pero que no ha diseminado. Desde el punto de vista del pronóstico las probabilidades de curación decrecen a medida que aumenta el estadio; no obstante, ya se ha señalado que la variabilidad entre los distintos tumores y pacientes obliga a considerar otros factores pronóstico específicos.
¿A qué velocidad se desarrolla el cáncer?
La velocidad de desarrollo es diferente para cada tipo de tumor y cada uno de sus momentos evolutivos. Incluso es diferente para tumores con la misma localización, es decir hay tumores de mama con crecimiento lento y otros tumores de mama con un crecimiento mucho más rápido y más agresivos.
En el momento en que se diagnostica el cáncer es raro que éste tenga menos de un billón de células, pues con dicha masa celular se alcanza un volumen de alrededor de 1 cm3, y es poco probable que tumores más pequeños den síntomas o puedan ser diagnosticados con técnicas de imagen.
Aunque es probable que en esta situación el cáncer lleve cierto tiempo de evolución (meses-años), ya en estas etapas el crecimiento espacial es muy rápido, la proliferación celular es exponencial, y en cortos periodos de tiempo pueden diagnosticarse, “aparecer”, lesiones que poco antes no eran evidentes. En fases finales, el crecimiento es más lento debido a restricciones de espacio y nutrientes para el tumor (descrito por una curva de crecimiento gompertziano [Esta curva explicaría que el crecimiento de un tumor no es constante, sino que aumenta exponencialmente con el tiempo. Según este modelo el crecimiento del tumor es máxima cuando éste alcanza aproximadamente el 37% de su tamaño máximo.]).
¿Cómo afecta el cáncer a los pacientes?
Dado que el cáncer puede formarse en cualquier lugar del cuerpo y evolucionar con muchos patrones diferentes de diseminación, sus manifestaciones pueden ser igualmente diversas.
Los signos y síntomas dependerán no sólo del lugar específico del tumor primario dentro del órgano que se formó, sino también de la velocidad de su desarrollo y de su posible diseminación.
Muchos tumores primarios, o sus metástasis, pueden causar hinchazón o tumor (“bulto”) cuando crecen en partes visibles del cuerpo, como la piel, la mama, o la cavidad oral.
La mayoría de las veces estas tumoraciones son indoloras, salvo complicaciones añadidas como ulceración de la piel, sobreinfección, rotura de la cortical del hueso, etc.
Por sí mismos estos tumores pueden comprimir nervios, bloquear la vía aérea, el aparato digestivo o vasos sanguíneos, etc. Además pueden ocasionar efectos a distancia del tumor, a través de la liberación de sustancias (hormonas por ejemplo) o de reacciones cruzadas en las que el organismo responde nocivamente frente a sí mismo en un intento de defenderse del tumor (síndromes paraneoplásicos).
Es muy característico, sobre todo en cánceres avanzados, que los tumores debiliten el estado general. Esto no solo lo provocan consumiendo nutrientes, sino liberando sustancias que pueden inducir, por ejemplo, desnutrición (caquexia tumoral), cansancio (astenia), o fiebre.
Otras expresiones de la enfermedad comunes son las derivadas de las alteraciones sanguíneas, en forma de anemia, infecciones y alteraciones de la coagulación.
Hay manifestaciones que no necesariamente obedecen a la presencia de un cáncer, pero que deben alertar para descartar su existencia: cambios en el ritmo intestinal o urinario, úlceras que no cicatrizan, sangrados sin causa conocida, aparición de masas o bultos, dificultad para deglutir, tos o ronqueras persistentes, o desnutrición progresiva sin causa aparente.
Conviene recordar que muchos síntomas que se producen en el tumor se producen en múltiples otras enfermedades benignas. Por ejemplo una tos seca subaguda (semanas de evolución) es más probable que se trate de una tos irritativa secundaria a una infección respiratoria que un cáncer de pulmón. Sin embargo ante cualquier síntoma persistente se debe consultar a un médico de atención primaria.
Causas del cáncer
El DNA es el código de instrucciones que posee cada célula para programar sus funciones, incluyendo el crecimiento y la división.
El cáncer es una enfermedad que sucede como resultado de un daño en el DNA (genético) o/y en los mecanismos de regulación del mismo (daño epigenético) y que resulta en una proliferación celular incontrolada.
El daño que se produce en el DNA o en sus reguladores puede ser heredado de los padres, producido por agentes externos (“carcinógenos), o ambas cosas. En términos generales los factores externos serían responsables del 90% de los cánceres, y la mitad de los mismos se producen por los siguientes factores: tabaquismo, alcohol, sobrepeso e inactividad física.
Para explicar las causas del cáncer es conveniente aclarar primero algunos conceptos básicos.
¿De qué estamos hechos?
Las células son las unidades básicas del organismo, que se agrupan para formar sucesivamente tejidos, órganos y aparatos. Las células crecen y se dividen a través del proceso conocido como ciclo celular.
Las células madre son las poblaciones celulares más iniciales, capaces de generar diversas estirpes celulares, auto-renovarse, y proliferar extensamente.
Las proteínas son los elementos que realmente desempeñan las funciones. Existen miles de ellas, con diferentes cometidos, como el dar soporte estructural a la célula, controlar reacciones químicas, transportar otras proteínas dentro o fuera de la célula, activar o inactivar genes, transmitir señales al interior o exterior celular, etc.
El DNA (o ADN, Ácido Desoxirribo Nucleico) es el libro de instrucciones que dirige a la célula para producir las proteínas. Se trata de una estructura a modo de cadena formada por cuatro elementos más sencillos, los nucleótidos o bases (Adenina, Citosina, Guanina y Timina), que se unen entre sí de forma específica (A con T, C con G). Se forman así dos hebras complementarias que se engarzan en una estructura helicoidal (la doble hélice de DNA).
El ADN se condensará en el núcleo de la célula formando parte de una estructura mayor, los cromosomas. Las regiones de los cromosomas que gobiernan la producción individual de una proteína se denominan genes, y la colección de 30.000 genes que se contiene en nuestros 46 cromosomas, genoma.
Las mutaciones son procesos en los que la secuencia de nucleótidos de un gen se altera, induciendo a errores en la producción de proteínas, y por tanto en las funciones celulares programadas. Las células normales se defienden de estos errores a través de mecanismos reparadores, y cuando el daño es severo, a través del suicidio celular (apoptosis).
La epigenética se refiere al estudio de los mecanismos que alteran la expresión (funcionamiento) de los genes sin alterar su secuencia –sin mutaciones- en el DNA. Se trata de mecanismos heredables y parecen ser muy importantes en la progresión del cáncer.
¿Cómo se produce el cáncer?
Cualquier fenómeno (“carcinógeno”) que dañe los genes en nuestras células –por ejemplo a través de la producción de los destructivos “radicales libres”- puede ocasionar cáncer. Pero para que la célula se torne cancerosa (“transformación cancerosa”) ha de concursar daño en varios genes causantes de cáncer en la misma célula. Es decir, los genes alterados tienen que formar parte de unos procesos característicos, o huellas, inherentes a la propia formación del cáncer: proliferación celular (o en sus inhibidores), resistencia a la muerte celular e inmortalidad, formación de vasos sanguíneos, capacidad de diseminación, reprogramación energética y evasión al sistema inmune. Debido a que cada uno de estos procesos es enormemente complejo, con participación de muy numerosos mediadores que interactúan entre sí, puede llegarse a la misma enfermedad a través de mutaciones muy diversas.
En realidad, esta gran variación supone que se trata de enfermedades distintas agrupadas bajo un mismo nombre. La importancia de esta diversidad la vamos conociendo cada vez mejor. Así por ejemplo, bajo el término de cáncer de mama agrupamos enfermas cuya enfermedad expresa distintas combinaciones de marcadores moleculares que requieren tratamientos diferentes.
Se considera que existen una serie de etapas necesarias en la génesis del cáncer (“carcinogénesis”), que se desarrollan en un lapso de tiempo variable, que dura décadas con frecuencia (Figura 4).

Figura 4. Ejemplo de procesos mutacionales a lo largo de la carcinogénesis.
Puede ocurrir que alguno de los genes dañados sean heredados de los padres (mutaciones génicas heredadas). Ello posibilita que el cáncer se desarrolle más precozmente, pues bastaría un menor número de mutaciones adquiridas en vida.
El primer paso en la carcinogénesis consiste en la acción de un agente iniciador, que ocasiona un daño (mutación) en el DNA. A veces se nace con esta mutación y otras se induce por causas internas al organismo, como hormonas, infecciones o inflamación crónica. Otras muchas veces la causa se halla en factores externos, como las radiaciones o los agentes químicos (como los contenidos en el tabaco).
Un segundo paso es inducido por la exposición a un agente promotor, que aprovechando la ventaja proliferativa otorgada por el primer paso, estimula las células a dividirse. Es decir, promueve la expansión de la población (clon) celular iniciada por la mutación. De nuevo, los agentes promotores pueden ser congénitos, adquiridos propios o externos.
En un tercer paso inductor a la progresión, nuevas mutaciones, o cambios epigéneticos, confieren capacidades invasivas y metastatizantes. Sin este último paso el tumor puede permanecer benigno y localizado. El origen de estos factores es análogo al de las anteriores etapas. En esta fase el ambiente alrededor de la célula tumoral cambia radicalmente. El tumor instaura sus sistemas de crecimiento autónomo, promoviendo señales de crecimiento.
Además destruye la membrana basal y matriz extracelular para abrirse camino hacia los vasos sanguíneos y linfáticos y así metastatizar. Por otra parte, con el fin de sustentar su propio aporte de nutrientes, desarrolla un sistema de vasos sanguíneos propios (angiogénesis tumoral).
En este todo este proceso pueden ser muy distintas las estirpes celulares inicialmente afectadas. La presencia en el tumor de subgrupos de células madre transformadas -células madre tumorales (stem cells)- parece ser determinante en el comportamiento de agresividad y resistencia a los tratamientos.
Estas células se encuentran representadas en muy escaso número en los tumores pero son capaces de regenerarse a sí mismas y a las numerosas células que forman el grueso del tumor. Serían las responsables de la persistencia de la enfermedad tras fases iniciales de respuesta al tratamiento en que la quimioterapia eliminaría inicialmente la voluminosa población celular sensible (Figura 5).

Figura 5. La célula madre cancerosa en el origen de la enfermedad. Una célula madre normal, capaz de formar células de tejidos sanos, tras sucesivas mutaciones se transforma en una célula que puede regenerarse a sí misma y a otra subpoblación de células tumorales más numerosas (que por sí solas no formarían tumores).
Genes causantes del cáncer
Los proto-oncogenes son genes normales que regulan el crecimiento celular, en sentido positivo, es decir, a modo de “aceleradores”; codifican proteínas como factores de crecimiento, receptores, factores de transcripción o proteínas de señalización.
Los factores de crecimiento se unen a receptores que existen en la superficie de las células, desencadenando la activación de proteínas de señalización intracelulares. Éstas transmiten el mensaje al interior del núcleo celular, activando a su vez unas proteínas especiales denominadas factores de transcripción.
Finalmente estos factores activan a los genes requeridos para el crecimiento y proliferación celular. Los oncogenes son versiones anómalas, patológicas (enfermas), de los proto-oncogenes, caracterizadas por su presencia excesivamente activa.
En oposición, los genes supresores de tumores ejercen una acción de freno a la proliferación celular, y es su inactivación inapropiada la que acelera la división celular. El daño en el DNA en un suceso muy frecuente a lo largo de la vida. No sólo los factores del ambiente, como el humo del tabaco o las radiaciones, lesionan el DNA, también lo hacen constantemente los productos de las reacciones químicas que ocurren normalmente dentro de las células.
Es por eso que es fundamental el buen funcionamiento de otro grupo de genes, los llamados genes reparadores del DNA. Cuando estos fallan las células no pueden repararse a sí mismas, provocando la acumulación creciente de mutaciones en otros genes. Los genes apoptóticos inducen al suicido celular ante la falta de reparación del DNA.
Cuando dejan de funcionar correctamente colaboran en el desarrollo del cáncer al permitir la subsistencia de células dañadas genéticamente. Así, por ejemplo, la proteína “p53”, codificada por un gen supresor de tumores, actúa como un guardián celular, reconoce cuando el daño en el DNA no puede ser reparado e induce en este caso a la célula a la apoptosis.
¿Qué aumenta el riesgo de cáncer?
Ya se ha señalado que la mitad de los tumores se producen como consecuencia del tabaquismo, la obesidad, el alcohol y el sedentarismo, factores absolutamente evitables. Conocemos una larga lista de factores que aumentan el riesgo de padecer un cáncer, pero muchos pacientes que lo desarrollan no han estado expuestos a carcinógenos conocidos.
La identificación de las causas del cáncer se ha realizado principalmente a través de estudios poblacionales de incidencia geográfica de cáncer, y hábitos de vida, junto con estudios de exposición en animales y células. Ya se ha señalado que normalmente se requiere un largo periodo de tiempo para completar las etapas de la carcinogénesis, siendo habitual que transcurran décadas desde la exposición al carcinógeno hasta la aparición clínica del cáncer. Sin embargo, el efecto de los carcinógenos será mayor y más precoz cuando se suma exposición a otros carcinógenos, y más cuando coexisten factores intrínsecos de riesgo, debido a las posibles mutaciones heredadas.
La acumulación de lesiones genéticas a lo largo de los años hace que con la edad aumente importantísimamente la probabilidad de padecer cáncer. De hecho, el aumento en la expectativa de vida, el envejecimiento poblacional, es el motivo del enorme aumento en la incidencia de cáncer en nuestra sociedad.
El tabaquismo representa el principal carcinógeno ambiental conocido para padecer cáncer, siendo la primera causa de cáncer de pulmón, y un factor importante en otros cánceres como los de cabeza y cuello, esófago, estómago, páncreas,etc.
No es de extrañar que sea responsable de la tercera parte de las muertes por cáncer si consideramos la amplia extensión del hábito tabáquico, y que en el humo del tabaco se han identificado docenas de carcinógenos.
Evitar el tabaco, en sus diversas formas, es el cambio de hábito más efectivo para reducir el riesgo de padecer un cáncer a lo largo de la vida. El consumo de alcohol en cantidades abundantes se asocia a un riesgo aumentado de diversos tipos de cáncer, particularmente de cavidad oral, laringe y esófago.
La combinación de alcohol y tabaco ejerce un efecto mucho más peligroso, siendo el riesgo muy superior al derivado de la exposición aislada a cada uno de los carcinógenos.
Otros muchos agentes externos, de tipo químico, se han asociado al riesgo de cáncer, como los asbestos (presentes típicamente en aislantes y materiales de construcción) y el mesotelioma o el cáncer de pulmón, los benzenos (en petróleos) y las leucemias, el gas radón (presente en los granitos, minas de carbón) y el cáncer de pulmón, las naftilaminas y el cáncer de vejiga, el cloruro de vinilo y el cáncer hepático, etc.
La exposición prolongada o intensa a radiaciones puede ocasionar un cáncer. La radiación ultravioleta, presente en los rayos solares, es una radiación de baja energía que se asocia al cáncer de piel en personas prolongadamente o intensamente expuestas. Las radiaciones de alta energía, como los rayos X o la procedente de átomos inestables, llamados radioisótopos, penetran más profundamente y pueden ocasionar muchos otros tipos de tumores. Es el tipo de exposición resultante de explosiones atómicas o escapes radiactivos. Las radiaciones electromagnéticas de baja frecuencia, a las que cada vez estamos más expuestos a través del uso de teléfonos móviles o dispositivos inalámbricos, han sido relacionadas con el cáncer de forma controvertida.
Algunas infecciones virales pueden contribuir al desarrollo de un cáncer. Los virus son unos pequeños agentes infecciosos que viven dentro de las células.
Su información genética puede insertarse en los cromosomas de la célula infectada, produciendo genes causantes de cáncer. A veces actúan por otros mecanismos, como la interferencia en los sistemas de defensa (vigilancia inmunológica). Son pocos los virus conocidos que comportan este riesgo, pero algunos son muy importantes. Un ejemplo son las infecciones por el papilomavirus humano, transmitido a través de las relaciones sexuales. Se asocia típicamente a tumores como el cáncer de cervix o de orofaringe. Otro ejemplo es la aparición de tumores en pacientes infectados por el virus de la inmunodeficiencia humana, como consecuencia del fallo en la vigilancia inmunológica. Otros ejemplos pueden ser las infecciones por el virus del sarcoma de Kaposi, virus de Epstein-Barr (linfomas), virus de la hepatitis B (cáncer hepático), etc.
Algunas infecciones bacterianas también se han asociado a cáncer. El caso mejor documentado es la infección por Helicobacter pylori, una bacteria que infecta el estómago ocasionando úlceras, que se asocia al desarrollo de cáncer de estómago.
Múltiples evidencias sugieren que los hábitos alimentarios y de estilo de vida se relacionan con el riesgo de cáncer, en concreto la obesidad y la inactividad física. En general se recomienda una dieta baja en grasas y calorías, pues poblaciones habituadas al consumo de carne y bajo contenido en frutas y verduras padecen un aumento de riesgo de cáncer, sobre todo de colon. Dentro de esta recomendación general, desgraciadamente es imposible una mayor precisión. Resulta muy difícil identificar cuáles son los precisos componentes de la dieta que aumentan o disminuyen el riesgo. Igualmente se recomienda la práctica rutinaria del ejercicio físico.
Aproximadamente el 10-20% de los cánceres se desarrollan en personas con historia familiar de cáncer. Cuando esto ocurre es posible que las mutaciones sean transmitidas de unas generaciones a otras, situación denominada cáncer hereditario. Dado que en nuestras células existen dos copias de cada gen (una procedente de cada progenitor), un defecto heredado en una sola de las copias de un gen supresor de tumores no provocará un cáncer porque la otra permanecerá funcional. El problema sobreviene cuando una nueva mutación afecta la copia restante. Ante una historia familiar de cáncer puede estar indicado realizar, siempre de forma voluntaria, un cribado (screening) genético para determinar si se padecen mutaciones que aumenten el riesgo. Debe tenerse presente que el padecer estas mutaciones no indica que necesariamente se vaya a padecer cáncer, dependerá de la naturaleza de las mismas y de otros factores de riesgo. Además, la información y posibles decisiones resultantes de las pruebas genéticas son, con frecuencia, difíciles de valorar.
Así por ejemplo, las mujeres que nacen con una mutación en uno de sus genes BRCA tienen mucha más probabilidad de desarrollar cáncer de mama o de ovario. Existen guías clínicas sobre que pacientes deben realizarse un test genético para determinar si existe mutación en un gen concreto. Es importante recibir un correcto asesoramiento sobre las implicaciones de realizar dichos test genéticos. Ante la presencia de un gen mutado con significación clínica se pueden plantear estrategias de seguimiento específicas o tratamientos preventivos como por ejemplo la mastectomía bilateral profiláctica en pacientes con mutación en el gen BRCA. Las enfermedades hereditarias asociadas a cáncer son muy variadas como pueden ser el síndrome de Li-Fraumeni, la poliposis adenomatosa familiar, el retinoblastoma hereditario, el tumor de Wilms o el xeroderma pigmentoso.
Por último puede señalarse que algunas enfermedades subyacentes, como la colitis ulcerosa, las inmunodeficiencias, o las inflamaciones crónicas, aumentan el riesgo de padecer cáncer.




